2.3 Maladie du charbon chez l’homme
2.3.1 Clinique
Il existe trois types de transmissions possibles (12):
- Par contact cutané : la plus fréquente. Elle se fait à travers une peau lésée avec des animaux infectés vivants ou morts, leurs carcasses ou leurs sous-produits : abats, peaux, cuirs, laines, cornes, onglons.
- Par absorption de viande ou de lait : exceptionnelle en France.
- Par inhalation . En exemple, citons la contamination par des spores de charbon lors de manipulation de laine contaminée (« maladie des cardeurs de laine »).
Actuellement, il n’y a aucun cas documenté de transmission d’homme à homme (10). Dans certains pays, des études ont montré que, occasionnellement, le charbon pouvait être transmis par des piqûres d’insectes (13,14).
La maladie du charbon chez l’homme se présente sous trois formes cliniques selon la porte d’entrée de l’infection (15,16) :
- La forme cutanée : elle représente 95% des cas observés. La porte d’entrée de l’infection par Bacillus anthracis sous forme de spore est une lésion cutanée.
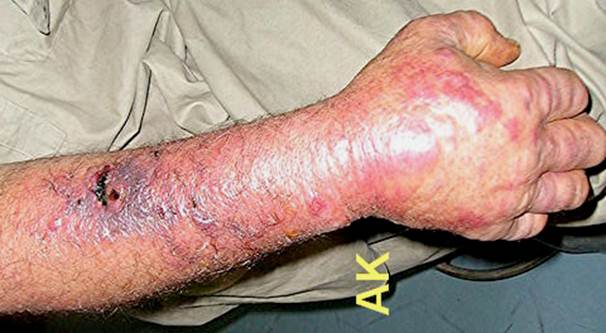
La lésion cutanée est généralement unique au point d’inoculation, et située sur une zone découverte : mains, avant-bras, cou, visage. L’incubation est silencieuse. Une papule érythémateuse apparaît quelques jours après la contamination. Elle évolue en 24 heures vers vésicule prurigineuse rapidement suivie d’une érosion et aboutissant à une escarre noirâtre. Vers le troisième jour, cette escarre séchée, déprimé en son centre, s’entoure d’un bourrelet œdémateux inflammatoire et induré, sur lequel apparaissent de petites vésicules concentriques. Cette lésion est indolore et s’accompagne d’adénopathies satellites.
Il existe de la fièvre, une sensation de malaise. Au visage, l’atteinte péri-orbitaire est caractérisée par l’importance de l’œdème (17).
L’évolution est généralement favorable et l’escarre régresse en une dizaine de jours. Il disparaît en une à deux semaines. L’antibiothérapie semble peu influencer l’évolution de l’escarre, mais elle permet d’éviter l’évolution éventuelle vers une forme systémique (5 à 20% des cas).
La forme cutanée n’est pas transmissible de personne à personne (18).
Figure 2 : lésions cutanées
- La forme gastro-intestinale : très rare en France, elle peut survenir après consommation d’aliments contaminés, le plus souvent lait cru ou viande peu cuite. Cette forme n’est pas rencontrée en milieu professionnel.
Après une incubation silencieuse de trois jours, survient un fébricule avec des nausées, vomissements et douleurs abdominales. Elle débute donc dans un tableau de gastroentérite aigue et peut évoluer rapidement vers un syndrome septicémique avec diarrhée sanglante.
Le décès survient dans 25 à 60% des cas malgré le traitement. Des formes oro- pharyngées avec adénopathies et œdème sous-glossien ont été décrites.
- La forme respiratoire : elle fait suite à l’inhalation d’un aérosol de poussières contaminées par des spores qui se disposent au niveau des alvéoles pulmonaires.
La maladie débute par des symptômes non spécifiques, tels que fièvre, dyspnée, toux sèche, céphalées. L’évolution se fait en quelques jours de façon brutale vers un syndrome septicémique associé à une détresse respiratoire avec dyspnée, cyanose et coma. Dans la moitié des cas, les patients développent une forme méningée hémorragique.
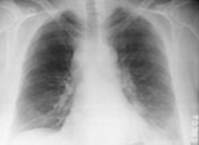
La radiographie pulmonaire montre un élargissement du médiastin lié à des adénopathies. On ne retrouve pas d’atteinte du parenchyme pulmonaire.
Figure 3 : Radiographie thoracique montrant un élargissement du médiastin et un petit épanchement pleural gauche (19).
En l’absence de traitement antibiotique très précoce (à la phase initiale de la maladie), la létalité varie de 80 à 100%. Le délai moyen entre le début des symptômes et le décès est de 3 jours.
Dans les formes gastro-intestinale et d’inhalation, c’est la libération de toxines par la bactérie qui fait la gravité et la soudaineté des signes observés.
2.3.2 Durée d’incubation
Elle est fonction de la voie d’exposition et de la dose (6):
- Par inhalation : elle varie de 1 à 7 jours et peut aller jusqu’à 60 jours.
- Par voie cutanée : elle varie de 1 à 12 jours.
- Par ingestion : elle varie de 1 à 7 jours.
2.3.3 Diagnostic
Avant toute antibiothérapie, il est nécessaire d’effectuer des prélèvements (hémocultures, écouvillon cutané, LCR, biopsies ganglionnaires…) permettant d’isoler et d’identifier Bacillus anthracis.
En France, dans tous les laboratoires de type P3, peuvent être réalisés :
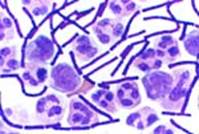
- L’examen direct (coloration Gram) : recherche de bacilles Gram+, immobiles.
- La culture : positive en 6 à 24 heures, identification en 24 à 48 heures (bacille non hémolytique disposé en courtes chaînettes).
- L’antibiogramme : à demander systématiquement (pénicilline, doxycycline, ciprofloxacine).
Figure 4 : Mise en évidence de B. anthracis dans le LCR par coloration de Gram (20)
Dans les laboratoires de référence, comme le Laboratoire d’études et de recherches en pathologie animale et zoonoses (LERPAZ) de Maison-Alfort, sont disponibles :
- La confirmation par Polymerase Chain Reaction (PCR)
- Les sérologies.
2.3.4 Traitement
Le traitement repose sur l’antibiothérapie instaurée en urgence dans les formes extracutanées : en effet, l’efficacité de l’antibiothérapie dépend de la précocité du diagnostic. Administrée trop tardivement, elle devient inefficace du fait de l’action des toxines.
B. anthracis est un germe sensible à de nombreux antibiotiques. La pénicilline a longtemps été l’antibiotique de choix. Mais depuis la découverte d’anthrax résistants aux betalactamases, Centers for Disease Control and Prevention (CDC) recommande en première intention le traitement par ciprofloxacine ou doxycycline (21)et d’adapter ensuite le traitement à l’antibiogramme. D’autres résistances de la bactérie à des antibiotiques sont rapportées (cotrimoxazole, céphalosporines).
La forme cutanée répond rapidement au traitement antibiotique. L’administration orale de pénicilline est très efficace rendant les lésions stériles en 24 heures (18). La voie veineuse est privilégiée dans les formes cutanées systématisées, digestives et respiratoires.
Dans la forme respiratoire, en absence de traitement, le décès survient dans tous les cas, et dans 95% des cas si le traitement débute plus de 48 heures après le début des signes cliniques (22).
La durée du traitement est de 8 semaines lorsque l’exposition au charbon est avérée. Un traitement relais est recommandé par doxycycline ou amoxicilline, après isolement de la souche et évaluation de sa sensibilité et en fonction du sujet (enfant, femme enceinte, sujet âgé) (23 ).
Le traitement antibiotique de longue durée est indispensable pour éviter la résurgence de la maladie due à la germination de spores dormantes qui peuvent persister pendant plusieurs semaines dans les tissus (8).