La santé dentaire et ses enjeux au Brésil : les croyances
Chapitre II: Soins dentaires au Brésil
Le contexte culturel particulier du Brésil a attiré l’attention et a été pris en compte par cette recherche. Le travail s’est centré alors sur le niveau socio-économique des patients, sur les situations, les croyances et tout ce qui est soumis à l’influence de la culture, dans la relation des familles et des enfants avec la dentisterie.
Au cours de ce chapitre, nous nous proposons de mettre en discussion la santé dentaire en tant que faisant partie d’un ensemble collectif où les implications sociales sont très fortes et où symboles, croyances et mythes sont imbriqués et se révèlent parfois déterminants quand on examine la situation de chacun.
Dans ce contexte, il ne faut pas oublier que la relation praticien-patient va en dépendre et que la façon dont les représentations sociales de la santé et de la maladie peuvent être comprises va, de fait, assurer la liaison entre l’environnement et le sujet dans une situation de soins.
II.1 La santé dentaire et ses enjeux au Brésil : Le rapport avec les croyances
On ne peut que constater que l’environnement culturel et socio-économique brésilien peut avoir une influence dans le contexte des soins dentaires et que l’attachement aux superstitions, aux croyances populaires et aux mythes transparaît souvent dans la demande de soins et dans l’observance et l’acceptation des traitements.
Cependant, il faut souligner l’importance que revêt pour les professionnels de santé leur approche des patients et la difficulté qu’ils rencontrent tant au niveau des attitudes préventives que dans la compréhension des croyances liées aux soins de santé.
II.1.1 Prévention et éducation pour la santé dentaire au Brésil
Pour obtenir de bons résultats, au sein d’une population, dans les programmes de santé, il est nécessaire de rechercher ce qui va être la base de la réussite : la prévention.
L’éducation dans le domaine de la santé s’avère donc revêtir une extrême importance, mais elle n’est pas encore vraiment répandue dans les pays en développement, Brésil inclus.
Un tel programme, en effet, demande de grosses dépenses financières (même si la prévention est moins chère que les démarches curatives) car, lorsque l’on entreprend d’éduquer la population, il faut considérer quelques aspects importants.
Ainsi, la difficulté d’accès à un certain nombre de régions, sans compter d’autres barrières sur lesquelles nous reviendrons plus loin, peuvent nous montrer la complexité du sujet, mais aussi des solutions possibles. Il faut remarquer que c’est là un domaine où la réussite est marquée par de très beaux résultats.
Dans ce topique nous observons que la pauvreté et les modèles de prédiction des comportements de santé (voir quelques exemples dans les Illustrations 4, 5, et 6) sont des éléments qui peuvent justifier l’importance de la prévention et du manque de stratégies de prévention.
Pour revenir à la méthode, si on veut appliquer des concepts de prévention aux personnes les moins favorisées, il faut penser qu’elles ne vont certainement pas changer systématiquement leur mode de vie.
Il est tout à fait inutile d’insister –surtout d’entrée de jeu – sur le remplacement de leurs croyances et de leurs représentations, considérées habituellement comme « de fausses croyances », par des « informations vraies et correctes» Il faut accepter et essayer de s’adapter convenablement aux orientations (GHIORZI, 2002,).24
Le terme « fausses » croyances signifie que l’on veut rendre compte de la persistance de croyances erronées ou de méconnaissances jugées dangereuses par rapport à l’état du savoir médical (MORIN, 1996b).
A l’opposé, se situe ce qui est « irrationnel », appelé alors croyance. Manière d’introduire l’idée que « la distance de l’information à la croyance n’est autre que la distance de la rationalité à l’irrationalité et c’est dans ce sens que la médecine naturelle est opposée à la médecine officielle : un système de contrôle orthodoxe demande à la première une démarche de soins rationnelle » (FRAÏSSÉ, 2002, p.170-171).
Pour répondre à cette orientation, il faut tout simplement rappeler que, pour les populations pauvres du Brésil, par exemple, il est convenable d’accepter les moyens de guérison adoptés par la communauté, ce qui s’avère tout à fait raisonnable, vu la difficulté de l‘accès aux soins.
En outre, les régions du pays sont extrêmement différentes les unes des autres- tant en ce qui concerne l’économie et le climat que le mode de vie. Le professionnel, donc, doit s’adapter aux conditions imposées.
Actuellement, le pays comporte une population d’environ 188.105.201 habitants (IBGE, 2007a) et malgré la plus grande densité du monde en terme de praticiens dentaires (11% de ces professionnels exercent au Brésil), le paradoxe s’installe car 29,6 millions de brésiliens n’ont jamais vu un dentiste (TRAVAGLINI, 2003; IBGE /PNAD, 1998).25
24 L’auteur dit encore qu’il faut intégrer ces différentes capacités dans un contexte de co-présence sans oublier que les actions des individus ne sont pas éloignées du sens commun.
25 La concentration exacerbée des professionnels dans les grands centres urbains reste un problème.
Il y a environ 210.780 dentistes inscrits au Conseil Fédéral d’Odontologie du Brésil- ce qui leur donne le permis de travailler- mais ces professionnels en réalité sont mal distribués dans le pays: São Paulo en compte 70.700 et Rio de Janeiro 25.091, tandis que, dans les états de Maranhão et Rondônia, par exemple, se trouvent respectivement 1844 et 927 professionnels.
Cependant, il faut expliquer que les conditions de travail au Maranhão ne sont pas faciles. L’état est pauvre, les niveaux d’inégalité sociale sont très élevés et le pouvoir d’achat de la population, en général, est peu significatif.
A São Paulo, le rapport est de 640 habitants/dentiste et même si l’état détient les principaux revenus du pays, il n’est pas facile pour le jeune professionnel de faire son chemin parmi l’énorme quantité de professionnels (données de mai 2003-Conséil Féderal d’Odontologie Brésilien, 2003 cité par Travaglini, 2003).
L’adaptation du praticien aux conditions imposées par la population est ainsi primordiale.L’éducation à la santé est absente dans les pays en voie de développement, y compris, évidemment, le Brésil.
Et, quand nous abordons ce sujet dans le domaine plus spécifique de la santé bucco-dentaire, nous constatons que le manque est encore plus grave.
En 1998, une grande recherche a été lancée par le gouvernement, laquelle a révélé que le nombre de personnes n’ayant jamais rendu visite à un dentiste au Brésil correspondait à un chiffre important, 18,7% de la population : chez les enfants de moins de 4 ans, cela correspond à 85,6%, chez les adolescents 13% et chez les gens âgés de plus de 65 ans, 6,88%.
Ce sont là des résultats significatifs et inquiétants. Ajoutons que 20,5% des hommes ne se sont jamais rendus à une consultation dentaire et, dans la population de la zone rurale, le pourcentage est de 32,0% (IBGE/PNAD, 1998).
Dans un pays où la prothèse dentaire complète devient une promesse des politiciens, il n’est pas rare que les problèmes prennent naissance dans la bouche et l’on pourrait dire que les dents des brésiliens reflètent l’inégalité présente dans le pays.
Une recherche brésilienne coordonnée par le CICT/FIOCRUZ (2003)26 montre que 26.000.000 de brésiliens ont déjà perdu toutes leurs dents.
Parmi les enquêtés, 17,5% des pauvres (possédant jusqu’à trois biens)27 sont édentés. Chez les plus riches, on en compte 5,9%.
Le résultat est encore plus inquiétant dans la population au niveau socio- économique inférieur où 55,9% des femmes de plus de 50 ans déclarent l’être, tandis que chez les hommes le chiffre est de 19%.
A un niveau socio-économique plus élevé, les résultats sont de 19% chez les femmes et 12% chez les hommes, ce qui indique qu’outre les raisons économiques, une inégalité de genre se fait jour dans l’accès aux soins dentaires.
De manière générale, pour les plus pauvres, ce qui grève le plus “lourdement” les finances, ce sont les médicaments qui représentent 61% des dépenses de santé.
Chez les plus riches, ce sont les assurances et mutuelles privées qui représentent 39% des dépenses de santé CICT/FIOCRUZ (2003).
26 Recherche développée par le CICT/FIOCRUZ (Centre d’Information Scientifique et Technologique de la Fondation Oswaldo Cruz, institut attaché au Ministère de la Santé Brésilien) (2003) à la demande de l’Organisation Mondiale de la Santé, l’OMS/OPAS, le bureau régional de l’OMS pour les Amériques
27 La recherche a utilisé une échelle de Niveau Socio-économique où la richesse a été mesurée par la quantité de biens (de 0-11) dont l’enquêté était propriétaire.
Ce qui montre que, dans le pays, existent deux situations bien distinctes : d’un côté un « pays » de personnes édentées qui n’ont pas accès à la santé et de l’autre, un « pays » d’individus qui se soucient de la prévention afin de moins dépenser chez le dentiste.
Il faut donc faire face aux paradoxes existants et les combattre. C’est dans ce but que nous rappelons la quantité de chirurgiens-dentistes présents sur le territoire et les chiffres ci-dessus.
Considérons ces aspects afin de mentionner qu’il y longtemps, le Brésil a été appelé « le pays des édentés » et que le système public de santé nourrissait des inquiétudes exacerbées à propos de la garantie à la population d’un traitement curatif mais oubliait de mettre en relief la question préventive.
Dans les années suivantes, avec la permanence des indices de carie élevés, on a compris la nécessité de répandre les principes de prévention. 28
Néanmoins, des données plus récentes sur la santé buccale montrent que le Brésil est encore très en-dessous des buts recherchés par l’OMS et la FDI.29
Le pays n’a atteint ces objectifs que chez les enfants âgés de 12 ans et, il faut ajouter que les enfants des régions Sud et Sud-est – qui sont les plus développées, étaient inclus dans les statistiques (Cf. Tableau 2).
La moitié des enfants entre 5 et 6 ans ne devraient pas, selon l’OMS, avoir de caries, mais selon les résultats communiqués par le Ministère de la Santé brésilien, dans la région Nord, par exemple, 35,04% des enfants seulement ne présentent pas de caries.
28 Dans ce sens, le gouvernement a lancé, pour la première fois, des projets comportant des budgets importants, tels que le « Brésil Souriant » qui planifient le développement et l’installation de centres de soins dentaires spécialisés dans tout le pays; il va, pour cela, investir environ R$ 1,4 billion de reais (500 millions d’euros) (Ministério da Saúde, 2006 -Programme Brésil Souriant, « Brasil Sorridente »)
29 Objectifs fixés par l’OMS et la FDI (Fédération Dentaire Internationale) pour 2000. (Projet Santé Buccale-2003 Ministério da Saúde, 2004, p. 32-33)
| Age | Nord | Nord-est | Sud-est | Sud | Centre- BrésilOuest | |
| 5 – 6ans | Brésil 2003 | 35,04% | 34,92% | 44,92% | 43,35% | 41,73% 40,62% |
| But OMS 2000 | 50% sans caries | |||||
| 12 ans | Brésil 2003 | 3,13% | 3,19% | 2,30% | 2,31% | 3,16% 2,78% |
| But OMS 2000 | CPO-D < que 3,0 | |||||
| 18 ans | Brésil 2003 | 39,13% | 45,07% | 66,53% | 66,55% | 65,74% 55,09% |
| But OMS 2000 | 80% avec P=0 (toutes les dents présentes dans la bouche) | |||||
| 35-44ans | Brésil 2003 | 46,34% | 49,97% | 62,35% | 55,13% | 58,36% 53,96% |
| But OMS 2000 | 75% ayant 20 dents ou plus présentes dans la bouche | |||||
| 65-74ans | Brésil 2003 | 8,58% | 11,07% | 9,32% | 10,41% | 11,22% 10,23% |
| But OMS 2000 | 50% ayant 20 dents ou plus présentes dans la bouche |
Tableau 2 : Comparaison entre les buts proposés par l ’OM S/FDI pour l’an 2000 par rapport à l a carie dentaire et les résultats du Projet SB Brésil. 30
Il est encore souligné dans ce document que les « autorités sanitaires, dans les différents niveaux de gestion du Système Unique de Santé, peuvent et doivent établir, dans le domaine de la santé buccale, des lignes directrices qui soient en cohérence avec la réalité qui est la leur afin de guider le processus de planning-évaluation des actions et services de santé » (MINISTÉRIO DA SAÚDE, 2004)31.
L’approche comportementale en dentisterie (Cf. Chapitre I) vient aussi nous aider à comprendre ces aspects liés à la prévention et éducation pour la santé, grâce à des modèles d’échelles adaptés à l’étude des comportements du patient face aux soins dentaires.
Il existe une grande quantité de modèles qu’évaluent les attitudes des patients et qui tentent d’expliquer leurs comportements en matière de santé.
Le modèle K-A-B (Knowledge-Attitudes-Behaviour : Connaissance-Attitudes- Comportement) (HUMPRHIS et LING, 2000) est un exemple : il s’agit de considérer les liens entre la connaissance des gens, acquise par les professionnels, et les changements d’attitudes pour, à partir de là, en évaluer les conséquences sur le comportement de l’individu pour ce qui concerne sa santé (Cf. Illustrations 4, 5 et 6 de modèles adaptés de HUMPRHIS et LING, 2000).
Cependant, ces résultats semblent limités vu que le niveau de connaissance de l’individu ne va pas nécessairement correspondre aux attitudes observées (HUMPHRIS et LING, 2000, p.119-123).
30 Données du Projet SB-2003 : Conditions de Santé Buccale de la population brésilienne 2002-2003. Résultats Principaux (Ministério da Saúde, 2004, p.33).
31 « (…) as autoridades sanitárias, nos diferentes níveis de gestão do Sistema Único de Saúde, podem e devem estabelecer metas em saúde bucal coerentes à sua realidade para orientar o processo de planejamento – avaliação das ações e serviços de saúde. » Projet SB-2003, Ministério da Saúde, 2004, p.32
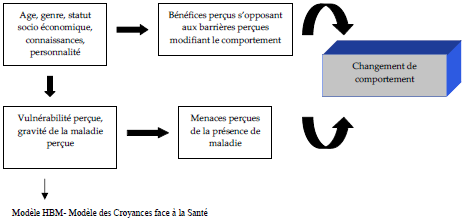
Illustration 4: Modèle K -A- B – L’influence de la connaissance sur les attitudes et le comportement
Le deuxième modèle en question est le « Health Belief Model » (HBM – Modèle des Croyances face à la Santé), très utilisé dans les recherches32, qui agit sur les convictions d’un individu à propos de sa sensibilité à une maladie.
En dentisterie, cela veut dire que, si un patient a cru qu’il était susceptible d’avoir des caries, il a également cru qu’une fois qu’il les aurait, ce serait un problème grave.
Par suite, les bénéfices d’une visite chez le dentiste seraient plus nets, ce qui porte à conclure qu’il existerait une plus grande probabilité d’occurrence de la visite dentaire.
Néanmoins, diverses modifications apparaissent, aidant à surmonter les difficultés de ce modèle, telles qu’un accent très fort mis sur la maladie et non sur le comportement prédit par le modèle.
Car, de fait, il oublie que le comportement des gens est aussi modelé par des « forces sociales et des facteurs personnels (les émotions) et non uniquement par une évaluation économique » (HUMPHRIS et LING, 2000, p. 123).
32 Depuis les années 1960 et le début des années 1970 ce modèle est appliqué dans les sciences dentaires et avant 1990, il existait déjà plus de 7000 articles publiés sur le sujet (pas seulement en santé dentaire). , (HUMPHRIS et LING, 2000, p.122). Ce modèle postule que « le comportement qu’une personne choisit d’adopter dépend de la valeur qu’elle accorde à un but et à la croyance que son comportement lui permettra d’atteindre ce but. Il suppose donc que la clé pour comprendre les comportements d’un individu est d’identifier ses perceptions et ses croyances face à la santé » (MAYER, 2007)
Illustration 5 : Modèle TRA : Théorie de l’Action Raisonnée
D’autre part, le modèle TRA (Theory of Reasoned Actions; cf. Illustration 5) « Théorie de l’Action Raisonnée » met l’accent sur la manière dont on peut prévoir un comportement donné à partir d’un ensemble de convictions et d’attitudes débouchant sur ce comportement en question.
Ce modèle inclut seulement les convictions de l’individu à propos d’un comportement désiré au lieu de se concentrer sur les convictions à propos de la maladie (comme le fait le HBM).
Mais il introduit également une évaluation des résultats induits par ce comportement, plus un recensement des convictions individuelles sur ce que les autres peuvent penser de la performance personnelle de chacun en matière de santé.
Il s’agit, en effet, de souligner que le comportement est souvent modelé par les autres personnes et le TRA cherche aussi à déterminer qui elles sont et quel est leur degré d’influence sur le comportement (HUMPHRIS et LING, 2000, p.123).
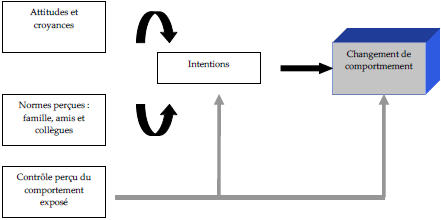
Cette théorie a été étendue afin d’inclure encore une autre explication et c’est ainsi que nous passons à un troisième modèle appelé Théorie du Comportement Planifié (TPB : Theory of Planned Behaviour; cf. Illustration 6).
Selon ce modèle, le degré d’effectivité des comportements qui touchent à la santé sera fonction du degré de croyance que l’individu introduira dans la production de ce comportement et de l’extension du contrôle qu’il exercera personnellement sur son comportement (HUMPHRIS et LING, 2000).
Illustration 6 : Modèle TPB – Théorie du Comportement Planifié
Ces changements de comportement sont en rapport direct avec le rôle du praticien dentiste qui va aider les patients à atteindre et entretenir leur santé bucco-dentaire.
Il faut pourtant considérer que, pour y parvenir, les dentistes doivent se livrer à des pré- jugements ou se référer à des expériences précédentes en matière d’éducation à la santé (FREEMAN, 2000).
Le processus d’éducation, dans le domaine de la santé, englobera la prévention et un aspect important sans lequel toute action s’avère impraticable : la motivation.
Au chapitre I, la motivation a été présentée comme représentant un aspect important qui peut influencer la perception.
Ainsi, le dentiste cherchera à toucher les besoins esthétiques du patient, par exemple, ceux qui sont placés à un niveau élevé dans l’échelle de Maslow (Cf. Chapitre I, Illustration 1).
A l’origine de ces motivations, interviennent des facteurs individuels et sociaux. Donc, parmi les innombrables facteurs sociaux favorables à la motivation, les campagnes de prévention en santé et hygiène, les habitudes d’hygiène –qui deviennent des habitudes sociales et l’importance de l’esthétique qui sont en rapport direct avec la possibilité d’interaction entre les gens et l’aptitude à inscrire le sujet dans un contexte agréable (CHOUKROUN, 1997).
A l’opposé, il faut également faire mention des motivations défavorables qui détournent de l’hygiène bucco-dentaire.
Elles peuvent alors conduire à un comportement négatif et « expliquent les échecs des méthodes d’éducation, qui se voudraient informatives et encourageantes, mais qui ne tiennent pas compte des inhibitions » dont ces motivations peuvent être à l’origine.
Ainsi, il existe des facteurs négatifs individuels tels que la dénégation orale- le patient a une « attitude négative vis-à-vis de sa bouche de sorte qu’il persiste à ne pas s’en occuper».
L’exemple le plus banal est celui du patient qui a conservé un mauvais souvenir de ses soins dentaires. Toujours à propos de l’oralité, l’annulation de la zone orale est un point retenu « chez des sujets qui ne savent pas où se trouvent le palais, la gencive (…) ».
Ce qui serait plutôt « le fruit d’un rejet et non une lacune éducative. La bouche inquiète car elle rappelle des expériences négatives soit de la relation mère-enfant, soit du rapport aux dents» (CHOUKROUN, 1997, p.119).
Pour penser à la prévention, il faut aussi retenir les facteurs négatifs sociaux, tels que les drogues et les justifications économiques.
Il est établi que les toxicomanes ont une attitude violente à l’égard de leur bouche du fait que « par l’alcool, par le tabac, le toxicomane introduit le mauvais objet dans le lieu qui aurait dû être le lieu de vie ».
Au niveau des justifications économiques, le temps et l’argent sont des arguments couramment utilisés pour justifier qu’on ne prend pas soin de sa bouche, mais on sait qu’il existe des patients qui, malgré les difficultés sociales, ont une « conviction suffisante pour prendre en charge leur santé dentaire » (CHOUKROUN, 1997, p.120).
A ce sujet, nous retiendrons que les techniques d’apprentissage appliquées auprès des patients sont fondées sur une « information objective » (CHOUKROUN, 1997, p.120). de même que sur une relation transférentielle (« croyance au médecin ») où le médecin peut conseiller ou menacer des conséquences d’une mauvaise hygiène.
L’objectif principal d’un programme d’éducation en matière de santé est le changement de paradigmes et de comportements, changement appelé à donner des résultats positifs au plan de la santé.
On crée ou bien on modifie les perceptions et ce but peut être atteint à partir des motivations. La prise de décision est le moment fondamental qui précède l’action proprement dite (BIJELLA, 1999).
Les étapes intégrées et interchangeables de ce processus peuvent être présentées sous une façon schématique (Schéma adapté de Bijella, 1999) :
Etape numéro 1 : Créer ou modifier les impressions en rapport avec la perception des faits, des personnes, des objets, des concepts. Ainsi, les facteurs sociaux33 et la personnalité de l’observateur sont pris en considération.
Etape numéro 2 : Motiver les gens à partir de leurs besoins, besoins produits et acquis par des facteurs sociaux. Pour que les nouvelles connaissances puissent modifier les habitudes et les attitudes, elles doivent être en rapport avec les nécessités individuelles de quelqu’un, par ailleurs inséré dans un contexte social.
Ainsi, il n’est pas possible de prendre l’individu tout seul, sans considérer son groupe et ses groupes d’influence, étant donné que ces données peuvent interférer dans ce qui se révèle fondamental : la décision et l’action.
Etape numéro 3 : La prise de décision
Etape numéro 4 : L’action. Une fois que la décision est prise, le moment important de l’action peut être créé par le professionnel.
Les démarches du processus éducatif, a priori, seront faites par l’individu mais le professionnel doit aussi l’aider de manière à ce que des mécanismes d’action facilitent l’action. Un tel soutien peut venir du côté social (par l’agrément…) ou matériel.
Schéma de prise en charge
→ Etape 1.CRÉER OU MODIFIER LES PERCEPTIONS
→ Etape 2.MOTIVER
→Etape 3.PRENDRE UNE DÉCISION
→ Etape 4.AGIR BARRIÈRES et CROYANCES
Tableau 3 : Schéma de prise en charge de la population dans le cadre d’un programme de prévention en matière de santé
Ainsi, selon la stratégie de ce programme et des commentaires présentés par Bijella (1999), nous partons du principe qu’il faut définir :
- QUI communique
- À QUI le programme s’adresse (connaître certains éléments sociaux afin de délimiter le problème)
- SUR QUOI spécifiquement il va porter
- COMMENT on va faire passer le message (dans cette étape, le problème et la population sont déjà identifiés et on décide de ce que l’on attend du programme, en l’occurrence l’évaluation et l’adaptation des méthodes utilisées pour que l’action soit le plus précise possible et le mieux adaptée à la population-cible.
33 L’éducation, les finances et les aspects culturels jouent là un rôle très important. Or, à l’école, très peu d’enfants brésiliens sont orientés en matière de santé et les programmes d’éducation dans ce domaine ne sont pas encore très répandus. Les plus pauvres n’ont pas assez de ressources pour obtenir les soins nécessaires ou souhaitables. Le transport public est pénible, ce qui complique l’accès aux centres de santé. Etant donné que les distances sont grandes et que les villes sont éloignées les unes des autres, l’accès à un système médical est, pour les habitants des régions rurales ou d’accès difficile, soit précaire, soit impossible. Un exemple classique est donné par la région amazonienne, où les autoroutes sont restreintes à quelques kilomètres (par rapport à l’extension de la région) et où les fleuves empêchent la mobilité souhaitée, par exemple, dans un cas d’urgence. Un autre point important est l’aspect culturel : la religion, les habitudes familiales sont également à l’origine de questions difficiles à résoudre ou de concepts peu faciles à modifier. Un professionnel qui ne critique pas tous ces facteurs, les passe sous silence, omet de les prendre en considération en les replaçant dans un ensemble, arrivera difficilement au résultat attendu par le programme de santé.
En outre, l’impact actuel des campagnes préventives est encore très faible… Les programmes de santé établis par les gouvernements ne s’imposent pas de la manière souhaitée, mais c’est un commencement.
Au Brésil, par exemple, dans les équipes professionnelles qui travaillent dans les programmes de santé publique34 les plus importants, il n’y a qu’un dentiste responsable par région, ce qui n’est pas satisfaisant vu la dimension du territoire et la répartition des professionnels mentionnée ci-dessus.
Il est vrai que, dans ce processus, un facteur crucial va être discuté : la communication.
A ce propos, Bijella (1999) nous rappelle que l’un des problèmes les plus graves s’inscrit à l’interface entre le public et celui qui communique; il s’agit des obstacles et des barrières à la communication. Ils doivent être identifiés au départ et aussitôt minimisés ou éliminés.
On trouve, en particulier, à l’origine de ces barrières, les croyances qui amènent les gens à penser différemment, à ne pas accepter les nouvelles perceptions.
De ce fait, les conduites des personnes qui baignent dans certaines croyances peuvent être indésirables ou bien ces mêmes personnes peuvent aller jusqu’à rejeter le message35 (BIJELLA, 1999) (Cf. Tableau 3).
Sur ce point, il est possible de considérer alors que le mythe peut être une ouverture qui va permettre des échanges variés, mais qu’il est aussi une barrière, un défi, une énigme.
Afin de souligner l’aspect anthropologique de la recherche et toute l’implication des phénomènes humains et des mythes dans la construction d’une société, citons Lévi-Strauss (1955, 1962) qui analyse le doute qu’une société entretient par rapport à son origine : connaître le mythe c’est observer la société à son origine avec les croyances, symboles et mythes impliqués dans le contexte.
34 Le principal programme de santé publique, qui est le plus répandu au Brésil, est le Programme Santé de la Famille (PSF). L’objectif majeur en est la restructuration de l’attention portée à la santé qui passe par une modification du modèle traditionnel, étant donné que l’équipe des professionnels se tient au plus près des familles. Chaque équipe (composée d’un médecin (au minimum), d’une infirmière, de quatre à six auxiliaires) a son territoire de travail et est responsable du suivi de la population inscrite (l’équipe suit 4.500 personnes, au maximum). D’autres professionnels (dentiste, psychologue…) peuvent être intégrés à l’équipe selon les besoins locaux. L’assistance médicale est assurée par l’action d’éducation à la santé. L’équipe est aussi apte à faire un travail épidémiologique et démographique qui l’aide à connaître la réalité des familles d’après une base de données sociales.
35 D’autres types d’obstacles à la communication sont observés au plan social et se manifestent par l’analphabétisme, les différences de langues maternelles, les préjugés, la misère.
Les barrières du type matériel proprement dit où intervient le manque de moyens de communication (journal, radio, poste…) rend difficile le processus de divulgation du message dans le cas où le programme en dépend (BIJELLA, 1999).