Les États américains ont la possibilité de développer leur propre politique de santé en prenant le modèle de base de Medicaid et appliquer les critères d’adhésions compte tenu de la répartition du territoire considéré.
1. La Californie
a. Le programme Medi-Cal
Créé en 1966, Medi-cal est adressé en premier lieu aux familles avec enfants qui ont des revenus modestes. L’État fédéral supervise la gestion du programme qui est divisé entre les comtés et l’État de la Californie. Ces familles sont séparées dans deux programmes. Ce programme bénéficie d’un budget de 47 milliards de dollars, ce qui permet d’assurer près de 7 millions d’américains.
Le programme Medi-cal couvre 16% de la population californienne et pour chaque assuré, elle dépense en moyenne 4,58 dollars. Cette moyenne est inférieur à celle du pays établit autour de 5,92 dollars.
Cet écart s’explique par la bonne santé et la jeunesse de la population californienne qui consultent moins les médecins que les personnes âgées.
De plus, ce programme effectue des remboursements à un niveau très faible à cause d’une situation économique infecté par la crise économique de 2008.
Dans un premier temps, les familles faisant parti du programme CalWORKS sont couvertes par Medi-cal. Ils reçoivent une aide financière de ce programme et il permet aussi aux chômeurs de se réinsérer professionnellement. Dans un second temps, les familles avec un enfant à charge, peuvent prétendre au programme Medi-cal.
Ensuite, un programme a été mis en place pour les femmes enceintes et les enfants. Mais certaines conditions doivent être respectées pour rentrer dans ce programme. Le revenu de la famille ne doit pas dépasser le seuil de pauvreté établi par l’État fédéral fixé à 200%, condition nécessaire pour que Medi-cal prenne à sa charge les enfants de moins d’un an et les femmes enceintes.
Ensuite, pour les enfants qui ont entre un an et dix-neuf ans, la famille ne doit pas avoir un revenu supérieur à 133% du seuil de pauvreté fédéral.
Les handicapés et les personnes ayant plus de soixante-cinq ans ont automatiquement accès à ce service.
Les personnes consacrant une grande partie de leurs salaires aux frais médicaux peuvent rejoindre le programme californien même s’ils dépassent les critères d’admissibilité. Cette adhésion est nécessaire pour éviter à la famille une faillite financière et pour qu’elle lui reste un minimum vital pour subvenir à son existence
Les personnes bénéficiant du service Medi-cal, se voient rembourser des prestations telles que l’hospitalisation, les soins infirmiers, les mesures de contraception de la grossesse. Concernant les médicaments, les appareils médicaux, les prothèses, le programme californien les prend à sa charge.
Pour certains, l’accès à ces services est restreint, tel que le traitement contre la tuberculose. Quant aux étrangers qui ne sont pas en situation régulière, les soins de grossesse et d’urgence leur sont remboursés.
b. Le programme de santé familiale.
Le but de ce programme créé en 1998 est d’assurer les enfants. Cela a bien fonctionné puisqu’au bout de cinq ans ce sont près de 700 000 enfants qui ont pu être couvert par une assurance. Puis en 2008, le nombre a atteint le million.
Seuls les enfants de moins de dix-neuf ans et ceux qui n’ont pas été gardé par le Medi-cal peuvent y accéder. Les critères pour accéder aux Healthy Families dépendent de la composition de la famille et le revenu doit être trois fois supérieur au programme Medi-cal.
Pour éviter la perte d’une partie du budget alloué à ce programme, les compagnies d’assurances seront taxées à hauteur de cent millions de dollars et les contributions familiales seront augmentées par une hausse du prix d’une consultation chez le médecin de cinq dollars ainsi que des soins d’urgence de dix dollars.
c. Le programme de santé pour les enfants.
C’est un complément aux deux programmes cités ci-dessus, et traite de la prise en charge des enfants. La « California Children and Families Commission » ou « First Five California » a pour but d’établir des politiques pour aider les enfants âgés de zéro à cinq ans financés par une taxe d’environ cinquante cents qui s’ajoute au prix du paquet de cigarettes. Le fruit de cette taxe est évalué par an à environ 600 millions de dollars.
Cette structure répartit les ressources récoltées selon des critères démographiques dans chaque comté à une entité nommé « First Five County Commissions ».
Le First Five California s’engage à aider les enfants les plus démunis surtout les enfants âgés de zéro à cinq, car un enfant sur dix n’a pas de couverture maladie. Les États-Unis ne peuvent pas se permettre d’avoir si peu d’enfants assurés, c’est pourquoi, la Californie à décider de bâtir un projet plus important en 2003, Health Access for All Children, dont la principale occupation est que chacun des enfants puisse être muni d’une assurance en cas de maladie.
Ainsi, cette institution a relancé une campagne d’information auprès des familles pour établir les conditions d’accès au programme Medi-cal et le programme Healthy Families. Il s’est avéré qu’une assez grande partie des enfants âgés de zéro à cinq ans étaient bénéficiaire de l’un des deux programmes.
Cependant, pour les enfants n’ayant toujours pas de protection sociale, un programme « Healthy Kids » est créé et prend en charge les frais de maladie de ces enfants. Ce programme permet un accès à la vaccination et à d’autres services médicaux. Cependant, la famille est mise à contribution pour quelques dollars. Une condition est requise pour y accéder : les revenus des familles doivent être inférieurs à 300% du seuil de pauvreté fédéral.
En Californie, quelques comtés ont mis en place des associations entre le privé et le public pour réunir des fonds et les utiliser pour instaurer de nouveaux projets de santé en faveur des enfants.
Le comté de Los Angeles institua en 2003 la « Children’s Health Initiative of Greater Los Angeles ». L’organisation de Los Angeles, réunit de nombreux acteurs, hôpitaux, des entreprises privées, des responsables de services de santé et des représentants de l’éducation, dont l’objectif premier est de récolter beaucoup de fond.
Grâce à des donateurs, près de 200 millions de dollars ont été reçu, et en 2004, cette somme a permis d’étendre l’adhésion au programme Healthy Kids aux enfants âgés de six à dix-huit ans.
Le programme californien Healthy Kids a atteint ses objectifs puisque en 2005, 45 00 enfants étaient pris en charge, puis la part d’enfants a augmenté car en 2009 on compte 74 000 enfants. Un nombre en hausse de 65% en 4 ans.
De part ce programme, une étude demandé par First Five Los Angeles, a montré que les enfants se rendent moins souvent aux urgences du fait de la possibilité d’avoir accès à un médecin spécialiste.
Toutefois, l’existence de Healthy Kids est menacé étant donnée que les dons privés, nécessaire à la continuité du programme, sont de plus en plus rare en raison de la crise financière que connait la Californie.
2. Le Massachusetts
Le Massachusetts est l’un des États américain où la quasi-totalité de la population (97%) profite d’une assurance santé. C’est nettement supérieur à la moyenne du pays qui est situé à 85%.
La loi connue sous le nom de « Chapitre 58 » conduit à la création d’un nouvel acteur le « Commonwealth Health Insurance Connector Authority » ou le « Connector » pour favoriser une meilleure diffusion des mesures définies par la réforme. Il est chargé de la gestion du CommCare, qui délivre une assurance subventionnée aux personnes non couvert et dont le revenu est inférieur à 300% du seuil de pauvreté fédéral. Pour ceux qui disposent de ressources inférieures à 100% du seuil de pauvreté, la subvention est intégrale.
Les employeurs ont une obligation de payer une amende dont le montant peut atteindre 295 dollars, s’ils n’offrent pas d’assurance à leurs employés qui travaillent à temps plein.
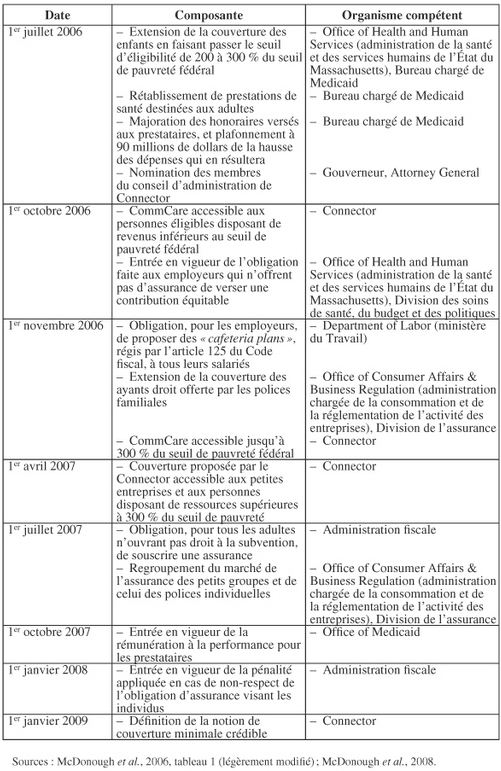
Ainsi le tableau suivant présente les mesures et les organismes concernés ainsi que la date à laquelle ces dernières doivent rentrée en vigueur. D’après le tableau, à partir du premier janvier 2009, toutes les réformes de la santé dans l’État du Massachusetts seront fonctionnelles.
Tableau 1 : Plan de réforme dans le Massachusetts
Source : McDonough et al, 2006
Le montant des primes et des tickets modérateurs du programme CommCare sont définis par le Connector, puis celui-ci définit les conditions d’accès selon la situation familiale.
Pour les ménages qui ont des revenus inférieurs à 150% du seuil de pauvreté fédéral, les primes sont gratuites. Ces primes sont progressives avec le revenu et les habitants qui ont des ressources représentant trois fois le seuil de pauvreté peuvent espérer une prime de 131 dollars par mois.
Concernant les tickets modérateurs, pour une consultation ou des médicaments, 5 à 10 dollars seront distribué alors que pour une hospitalisation, la somme peut atteindre 50 dollars.
Ainsi, près de 120 000 personnes non-couvertes ont été rattaché au projet CommCare en septembre 2007, puis en 2008, 350 000 nouvelles personnes ont rejoint ce programme.
Toutefois, les employeurs manquent d’information afin d’avoir totalement confiance en cette action.
Deux problèmes majeurs apparaissent avec la réforme. Le premier est le fruit de la réussite, c’est-à-dire que le nombre d’adhérent augmente mais les médecins déjà en place s’occupent d’un grand nombre de patients. Ils sont dans l’incapacité de recevoir de nouveau patient. Le problème n’est plus d’ordre financier mais réside dans l’organisation du système.
Le deuxième problème concerne la croissance des dépenses qu’engendre cette réforme. Entre 2007 et 2009, les dépenses devraient s’amplifier d’un milliard de dollars.
La hausse des dépenses médicales est causée en partie par le paiement à l’acte. C’est pourquoi une proposition à l’initiative des défenseurs du projet a été réalisé pour mettre en place une rémunération par forfait ce qui contraindrait les médecins à consulter seulement les patients qui en ont vraiment besoin. La hausse de ces frais pourrait causer de vrai problème au budget du Massachusetts.
3. Le Vermont
La réforme mis en place par le Vermont est proche de celle du Massachusetts. Le projet porte le nom de « Catamount Health » et prend la place d’un autre projet daté de 2005, le « Green Mountain Health ». Les deux principaux axes de direction de la réforme reposent sur des subventions de l’employeur pour que les employés bénéficient d’une couverture et deuxièmement, l’instauration d’une police d’assurance pour les ménages n’ayant pas accès au programme Medicaid.
L’instauration d’une taxe en cas de défaut de respect des règles sera appliquée si les entreprises n’offrent pas une couverture santé à leurs salariés.
Le programme du Massachusetts et du Vermont sont différent sur la notion d’obligation. Richard Snelling a dit « les habitants du Vermont sont prêt à faire tout ce qu’on leur demande de faire et rien, ou presque de ce qu’on leur ordonne de faire ». Ce qui se traduit par une volonté d’extension de l’assurance santé accompagné d’une médecine préventive.
4. Le Tennesse
Le Tennessee, a pour sa part mis en place l’entité TennCare, qui a le même rôle que le Medicare. C’est un programme qui a fonctionné pendant dix ans, mais un problème survient : le coût de plus en plus important. Le budget du programme a été amputé de 1,6 milliards de dollars, ce qui s’est traduit par une radiation d’environ 170 000 personnes, et les plafonds ont été limités.
Un nouveau projet « CoverTennessee » prend forme et propose un encadrement plus approprié aux non-assurés. Chaque bénéficiaire dispose d’un budget de 150 dollars mensuel et l’assureur Blue Cross accepte de prendre en charge ces personnes. Le financement est divisé à part égale entre le gouvernement, les employeurs et les bénéficiaires qui seront incité à une plus importante participation s’ils n’ont pas une bonne hygiène de vie (fumeurs, surcharge de poids…).
5. L’Oregon
L’Oregon a remodelé le système de santé par un plan appelé le « Oregon Health Plan » qui définit une offre de service médicaux Medicaid, en fonction du coût, de son efficacité et dans une autre mesure proposé une deuxième offre avec des prestations réduites pour universalisé la couverture santé à toute la population, dont les revenus étaient sous le seuil de pauvreté fédéral. Ce principe est entré en vigueur en 1994.
Mais le gouvernement du comté de l’Oregon, dont le but est de permettre l’accès à ce dispositif, a remonté le seuil de pauvreté à 185%. Ce geste a eu pour conséquence une séparation des deux offres. Celle affiliés au programme Medicaid ont gardé celle ci sans modification « OHP-Plus » tandis que le second dégageait des règles plus strictes : des primes plus élevées, des règles d’affiliation plus sévères et un ticket modérateur de 250 dollars en cas d’hospitalisation.
Ce nouveau système a rejeté de nombreuses personnes ce qui par la suite à contribuer à la hausse de la population non-couvertes.
Les États voulant imposer une réforme, se retrouve parfois stoppé dans leur élan du fait de la crise économique qui oblige les gouvernements à diminuer fortement le budget qui était à la base alloué à ces projets.