Le lien entre la pauvreté et l’accès aux soins de santé en RDC
CHAPITRE II
LIEN ENTRE LA PAUVRETE ET L’ACCES AUX SOINS DE SANTE EN RDC –
Le chapitre trois du présent travail établi le lien qui existe entre la pauvreté et la santé à travers des tests statistiques appropriés. Il présente les différents croisements des variables jugées nécessaires pour ce travail et donne, à travers la méthode d’Analyse Factorielle des Correspondances, les facteurs déterminants l’inaccessibilité des ménages congolais aux soins de santé.
A la fin du chapitre, plusieurs recommandations sont formulées à l’endroits des pouvoirs publics congolais dans le souci d’améliorer l’accès de la population aux soins de santé.
Section1
Cadre conceptuel de l’analyse
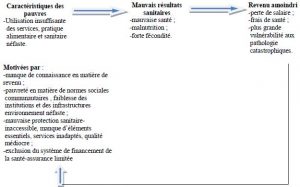
L’accès aux soins de santé en RDC dépend de plusieurs facteurs liés tant à la situation sociale, économique, culturelle des ménages qu’à la situation politique du pays. L’incidence de ces facteurs sur l’accessibilité des ménages congolais aux soins de santé peut se résumer dans le schéma ci-dessous.
Figure 5. Le cycle de la santé et de la pauvreté
Source : Adam Wagstaff, Pauvreté et inégalités dans le secteur de la santé, Bulletin de l’OMS, Recueil d’articles N°7, 2002 .
Dans la recherche de l’atteinte des OMD, le Gouvernement s’est fixé comme objectif, entre autres, l’amélioration des résultats sanitaires des pauvres. Cela traduit une tendance de plus en plus affirmée du Gouvernement d’orienter sa vision vers des actions portant sur la réduction de la pauvreté.
Toutefois, cela montre également que l’on admet de plus en plus que les inégalités entre riches et pauvres en matière de résultats sanitaires sont injustes et inéquitables, non pas que les pauvres soient, d’une manière ou d’une autre, plus méritants que les plus riches, mais parce que ces inégalités correspondent de toute évidence à de grandes différences dans les contraintes et les possibilités qui se présentent aux pauvres et aux riches plutôt qu’à une tendance chez les deux groupes à faire des choix différents.
Les effets néfastes que la mauvaise santé exerce sur les niveaux de vie des ménages sont de plus en plus considérés comme des problèmes de justice sociale, traduisant peut-être l’idée que les pertes de revenus et les frais médicaux associés à la mauvaise santé sont involontairement et tout bonnement la conséquence des déséquilibres sociaux constatés.
Le schéma ci-dessus fait ressortir clairement la relation qui existe entre la situation de pauvreté et l’accès aux soins de santé. Comme nous l’avons souligné à l’introduction, la mauvaise santé et la pauvreté vont de pair : la pauvreté engendre la mauvaise santé et la mauvaise santé entretien la pauvreté.
1.1. Analyse exploratoire des données
Les analyses empiriques de ce travail sont rendues possibles grâce à la base des données de l’enquête MICS-RDC 2010.
1.1.1.1. Présentation de l’enquête MI CS-RDC 2010
L’Enquête par Grappes à Indicateurs Multiples « MICS » est un programme international d’enquêtes auprès des ménages développé par l’UNICEF. Il fournit des informations actualisées relatives à la situation des enfants et des femmes et mesure les indicateurs clés permettant aux pays de suivre les progrès vers l’atteinte des Objectifs du Millénaire pour le Développement (OMD) et d’autres engagements convenus au niveau international.
La MICS en République Démocratique du Congo en 2010 (MICS-RDC 2010) a été réalisé dans le cadre du quatrième cycle mondial des études MICS (MICS4). La MICS-RDC 2010 a été réalisée par l’Institut National de la Statistique (INS) avec l’appui financier et technique de l’UNICEF, de ses partenaires du Système des Nations Unies (UNFPA, PAM) et de l’USAID (MICS-RDC 2010).
La MICS-RDC 2010 s’est fixée comme objectifs principaux entre autres de mesurer de façon précise les progrès accomplis par la RDC sur le plan social vers l’atteinte des Objectifs du Millénaire pour le Développement (OMD) à l’horizon 2015 ; Evaluer la situation des enfants et des femmes en ce qui concerne particulièrement la réduction de la mortalité infanto-juvénile ; l’amélioration de la santé de la reproduction et des composantes de santé de l’enfant ; les connaissances, attitudes et pratiques en matière des IST et du VIH/SIDA ; l’accessibilité à l’eau potable et à l’hygiène adéquate des ménages ; la scolarisation des enfants et l’alphabétisation des adultes ; la protection de l’enfant et de la femme ; Disposer des éléments de plaidoyer pour la mobilisation des ressources en faveur des enfants et des femmes de la RDC et des données pour élaborer des stratégies de communication pour le changement de comportement ; Renforcer les capacités nationales en général et celles de l’INS en particulier, en matière de collecte, traitement, analyse des données et dissémination des résultats d’enquêtes lourdes.
L’échantillonnage de la MICS-RDC 2010 a été réalisé dans le but d’obtenir des estimations fiables sur les indicateurs concernant la situation des enfants et des femmes au niveau national, par milieu de résidence (urbain/rural) et pour chacune des 11 provinces du pays correspondant aux domaines d’étude définis.
L’échantillon obtenu est de 11 490 ménages répartis en 383 grappes (147 urbaines, 246 rurales). Cette taille globale a permis une allocation optimale de l’échantillon, garantissant sa représentativité tant au niveau national, provincial que selon le milieu de résidence.
La base de sondage utilisée est constituée de la liste exhaustive des quartiers des villes, des quartiers des cités et des secteurs/chefferies assortis de leurs effectifs de population (MICS-RDC 2010).
1.1.1.2. Choix des variables de l’analyse
Les spécialistes qui accordent la priorité au recul de la pauvreté, à la réduction des inégalités de santé et à une plus grande équité dans l’accès des populations aux soins de santé, objectifs distincts quoique liés, conviennent sur la nécessité de reformuler les objectifs de la politique de santé, actuellement exprimés en moyennes générales pour toute la société, de manière à viser précisément la situation parmi les pauvres et les différences entre riches et pauvres.
Ainsi, deux variables importantes ont fait l’objet de la présente analyse, il s’agit de la variable « niveau du bien-être » et « raisons de non accès de la population aux soins de santé ».
Le niveau de bien-être comprend 5 modalités à savoir, « Plus pauvre », « Pauvre », « Moyen », « Quatrième » et « Plus riche » tandis que la variable relative aux raisons de non accès aux soins de santé comprend 8 modalités importantes « Manque d’argent », « Coût trop élevé de soins de santé », « Automédication », « Mauvaise qualité de services de santé », « Raisons culturelle et religieuse », « Peur de découvrir une nouvelle maladie sérieuse », « Maladie pas grave » et « Longue distance ».
Section 2
Dépendance entre les variables
Le test d’indépendance est fait pour voir l’intensité de relation qui existe entre certaines variables considéré comme nécessaire pour l’étude. Ainsi, les différents croisement réalisés se résume dans le tableau suivant.
Tableau 9. Croisements des variables
| N° Croisement | Variable 1 | Variable 2 |
| 1 | A souffert d’une quelconque maladie aucours des 4 dernières semaines. | S’est rendu chez un prestataire de soins au cours des 4 dernières semaines. |
| 2 | S’est rendu chez un prestataire de soins aucours des 4 dernières semaines | Pourquoi ne s’est-il pas rendu chez un prestataire de santé ? |
| 3 | A souffert d’une quelconque maladie aucours des 4 dernières semaines. | A reçu au moins un des soins de santé suivants au cours des 4 dernières semaines. |
| 4 | A accouché au cours des 12 derniers mois. | A bénéficié de services de santé de la reproduction au cours des 4 dernières semaines. |
| 5 | A accouché au cours des 12 derniersmois. | A bénéficié de services de santé de la reproduction au cours des 4 dernières semaines. |
| 6 | Wealth index quintiles | A souffert d’une quelconque maladie au cours des 4 dernières semaines. |
| 7 | Wealth index quintiles | S’est rendu chez un prestataire de soins au cours des 4 dernièressemaines. |
| 8 | Wealth index quintiles | Pourquoi ne s’est-il pas rendu chez un prestataire de soins. |
Source : Elaboré par l’auteur sur base des variables de l’enquête MICS-RDC 2010.
Les résultats de ces différents croisements y compris les tests de chi- carré, sont repris en annexe 4 de ce travail.
Analyse Factorielle des Correspondances – Section 3.
3.1. Présentation de l’ Analyse Factorielle des Correspondances ( AFC)
L’Analyse Factorielle des Correspondances est tout d’abord une procédure mathématique permettant de décrire, en les plaçant sur des plans géométriques, l’ensemble des relations entre des variables de type catégoriel (nominales ou ordinales).
Son originalité réside entre autres dans la possibilité de projeter sur ce plan des variables qui ne déterminent pas le plan, ce qui permet d’une certaine manière de conduire une analyse similaire à la régression multiple.
Elle permet aussi de superposer le plan des variables et le plan des cas (appelés objets en analyse des correspondances). L’analyse des correspondances est souvent utilisé lorsque l’on veut représenter l’ensemble des relations entre des variables de type nominal ou ordinal.
Les variables les plus fréquemment utilisées dans ce contexte sont des variables socio-démographiques, des variables de préférence ou de comportement et certaines variables d’attitudes.
L’analyse des correspondances s’apparente fortement à l’analyse en composantes principales (sans rotation) mais se distingue de cette dernière par le fait qu’elle est basée sur des écarts pondérés.
Cette particularité donne la même importance relative aux écarts à l’indépendance quel que soit le nombre de cas — c’est- à-dire que l’on décompose la structure des écarts. L’information relative au nombre de cas est tenue en compte par la “masse”, qui détermine le centre (appelé centroide) du plan.
En analyse des correspondances, ce sont uniquement les écarts à l’indépendance des observations qui nous intéressent. Il faut souligner qu’un des principaux avantages de l’analyse des correspondances est sa capacité à analyser des données de type catégoriel, sans qu’il y ait de postulats à respecter quant aux caractéristiques des distributions (multi-normalité, homoscédasticité, etc.) (VAN METER et coll. 1994).
Toutefois, comme l’analyse des correspondances permet de positionner l’ensemble des cas sur un plan à x dimensions en fonction de la similitude de leurs réponses aux questions, ces cas peuvent être catégorisés par leur positionnement, un score factoriel standardisé, sur chacun des axes.
A partir de ces scores, il est possible de poursuivre le processus par une analyse de classification qui peut alors suggérer des regroupements des individus en fonction de la similitude de leur positionnement sur l’ensemble des axes signifiants retenus.
Le but de l’opération est d’en arriver à des typologies. Avec ce dernier type de variables, l’analyse des correspondances est théoriquement plus appropriée et souvent plus révélatrice (BLASIUS et THISSEN, 1998) que l’analyse factorielle habituellement utilisée (dont l’utilisation devrait théoriquement être réservée aux variables métriques).
Toutefois, l’usage nord-américain privilégie dans ce cas l’utilisation de l’analyse factorielle que CIBOIS appelle l’analyse factorielle des psychologues. On voit comment les traditions disciplinaires et culturelles s’entremêlent pour privilégier certaines méthodes.
Il demeure que, lorsque les mesures d’attitudes de type Likert sont de fait des approximations de mesure métriques, les deux méthodes donnent habituellement des résultats similaires (à tout le moins quant au nombre de dimensions significatives et à l’appartenance des variables à chaque dimension).
De même, une dichotomisation des variables nominales ou ordinales soumises ensuite à l’analyse factorielle donne des résultats qui peuvent être presque identiques à ceux de l’analyse des correspondances (DURAND, 1993).
En conclusion, le choix d’une méthode d’analyse “factorielle” (en composantes principales, en facteurs communs ou “analyse factorielle des psychologues”, analyse factorielle des correspondances) pour explorer les données dépend plutôt de l’aptitude de chaque méthode à donner des résultats interprétables et utiles compte tenu de la forme des données et des buts de l’analyse.
C’est ainsi que pour ce qui est de cette étude portant sur la pauvreté des ménages et l’accès aux soins de santé en RDC, deux variables importantes de la base des données de l’enquête MICS-RDC 2010 nous ont semblé très utiles pour faire une AFC, il s’agit d’une variable du niveau du bien-être socioéconomique appelée «Quintile de bien-être socioéconomique », et en anglais « Weath Index quintiles », qui sépare la population congolaise en 5 catégories (plus pauvre, second ou pauvre, moyen, quatrième ou riche et plus riche) et d’une variable qui décrit les différentes raisons évoquées par les personnes qui étaient tombées malades et qui ne se sont pas rendues chez un prestataire des soins de santé.
3.2. Présentation et interprétation des résultats de l’analyse
Les tableaux suivants exposent la démarche et les différents résultats issus de l’application de l’AFC sur les données de l’enquête MICS-RDC 2010. Ils se présentent comme suit :
Tableau 10. Correspondances « niveau du bien-être » et « Raisons pour les quelles le malade ne s’est pas rendu chez un prestataire de soins de santé »
Pourquoi ne s’est-il pas rendu chez un prestataire de soins
| index quintiles | Manque d’argent | Mauvaise qualité | Automédication | Cout trop | Raison culturelle ou | Peur de découvrir une | Maladie pas grave | Longue distance | ActiveMargin | ||||
| de | élevé | religieuse | maladie | ||||||||||
| services sérieuse | |||||||||||||
| Poorest | 577 | 7 | 162 | 16 | 12 | 1 | 75 | 13 | 863 | ||||
| Second | 449 | 0 | 155 | 11 | 8 | 1 | 87 | 15 | 726 | ||||
| Middle | 325 | 1 | 124 | 8 | 9 | 2 | 105 | 10 | 584 | ||||
| Fourth | 284 | 4 | 166 | 4 | 15 | 0 | 116 | 2 | 591 | ||||
| Richest | 107 | 9 | 168 | 2 | 4 | 4 | 67 | 1 | 362 | ||||
| Active | 1742 | 21 | 775 | 41 | 48 | 8 | 450 | 41 | 3126 | ||||
| Margin |
Source : Elaboré par l’auteur sur base des données de l’enquête MICS-RDC 2010.
L’Analyse Factorielle des Correspondances a mis en relation deux variables à savoir, la variable relative au niveau du bien-être des individus et la variable qui étale les raisons pour lesquelles le malade ne se pas rendu chez le prestataire de soins de santé.
A travers ces analyses, l’objectif est de voir les raisons qui sont à la base de l’accès difficile de la population aux soins de santé. Et pour voir ces différentes raisons, on ne peut que prendre les gens qui sont tombés malade mais ne se sont pas rendus au près d’un prestataire de soins de santé.
Ainsi, le tableau croisé ci-dessus donne en ligne, les différentes raisons pour lesquelles une personne malade ne s’est pas rendu auprès d’un prestataire de soins de santé et, en colonne, on 5 catégories du niveau de vie socioéconomique de la population. Les explications y relatives se trouvent dans le tableau croisé n°21 ci- dessus.
Tableau 11. Caractéristiques des points colonnes Wealth
Pourquoi ne s’est-il pas rendu chez un prestataire de soins
| index quintiles | Manque d’argent | Mauvaise qualité de | Automédication | Cout trop | Raison culturelle | Peur de découvrir une | Maladie pas grave | Longue distance | Mass | |||||
| services | élevé | ou | maladie | |||||||||||
| religieuse sérieuse | ||||||||||||||
| Poorest | 0,331 | 0,333 | 0,209 | 0,390 | 0,250 | 0,125 | 0,167 | 0,317 | 0,276 | |||||
| Second | 0,258 | 0,000 | 0,200 | 0,268 | 0,167 | 0,125 | 0,193 | 0,366 | 0,232 | |||||
| Middle | 0,187 | 0,048 | 0,160 | 0,195 | 0,188 | 0,250 | 0,233 | 0,244 | 0,187 | |||||
| Fourth | 0,163 | 0,190 | 0,214 | 0,098 | 0,312 | 0,000 | 0,258 | 0,049 | 0,189 | |||||
| Richest 0,061 0,429 0,217 0,049 0,083 0,500 0,149 0,024 0,116 | ||||||||||||||
| Active | 1,000 | 1,000 | 1,000 | 1,000 | 1,000 | 1,000 | 1,000 | 1,000 | ||||||
| Margin |
Source : Elaboré par l’auteur sur base des données de l’enquête MICS-RDC 2010.
Le tableau ci-dessus montre le degré de corrélation entre les différentes modalités de la variable en colonne relative aux différentes raisons de non accès des personnes malades aux soins de santé et, celles de la variable en ligne « quintile de niveau du bien-être ».
Ainsi, on remarque que les modalités « coût trop élevé », « manque d’argent », « mauvaise qualité de service » et la « longue distance » sont liées à la catégorie « plus pauvres » respectivement à 39%, 33%, 33%, 32% et 21%.
En d’autres termes, il y a plus de chance que le coût trop élevé des soins de santé, le manque d’argent, la mauvaise qualité de service de santé et la longue distance qui sépare le ménage du centre de santé, soient les raisons ou les facteurs qui déterminent l’accessibilité des ménages congolais se trouvant dans la catégorie des plus pauvres aux soins de santé.
On remarque aussi que les raisons culturelle et religieuse ainsi que l’automédication sont aussi déterminant dans l’inaccessibilité des ménages congolais pauvres aux soins de santé car, elles sont liées à la catégorie « plus pauvre » respectivement à 25 et 21%.
Par ailleurs, on remarque que les modalités « peur de découvrir une maladie sérieuse », « mauvaise qualité de services de soins de santé » et « automédication » sont liées à « plus riche » respectivement à 50% , 43% et 22%.
Cela veut dire qu’il y a respectivement 50, 43 et 22% de chance que la peur de découvrir une maladie sérieuse, la mauvaise qualité de services de santé et l’automédication soient les causes principales qui empêchent les individus qui se trouvent dans la catégorie de plus riches d’accéder aux soins de santé.
Il sied de signaler que la mauvaise qualité de service de santé est très déterminante pour les deux catégories (plus pauvre et plus riche). Elle est liée à 43% au plus riche et à 33% au plus pauvre. En d’autres termes, que ça soient pour les riches ou pour les pauvres, la qualité de service de santé est très déterminante dans l’accessibilité aux soins de santé.
Tableau 12. Caractéristiques des points lignes
Source : Elaboré par l’auteur sur base des données de l’enquête MICS-RDC 2010.
Le tableau ci-dessus donne l’intensité de liaison entre les différentes modalités en ligne (de la variable quintile de bien-être) et les modalités de la variables relative aux différentes raisons de la non accessibilité aux soins de santé en RDC.
Ainsi, on remarque que la catégorie « plus pauvre » est liée au « manque d’argent » et à « l’automédication » respectivement à 67 et 18%, alors que la catégorie « plus riche » est liée à 46% à l’automédication et à 19% à « maladie pas grave ».
En d’autres termes, il y a une forte probabilité que les ménages pauvres n’accèdent pas aux soins de santé à cause de manque d’argent et de la pratique de l’automédication. Alors que pour les plus riche, les causes qui concourent à la non accessibilité aux soins de santé sont l’automédication et la perception qu’ils ont de la gravité ou pas de la maladie.
Tableau 13. Résumé de l’analyse
| Dime nsion | SingularValue | Inertia | Chi Square | Sig. | Proportion of InertiaAccounted for Cumulative | Confidence Singular ValueStandard Correlation | ||||||||
| Deviation 2 | ||||||||||||||
| 1 | 0,265 | 0,070 | 0,816 | 0,816 | 0,018 | 0,139 | ||||||||
| 2 | 0,107 | 0,011 | 0,133 | 0,949 | 0,019 | |||||||||
| 3 | 0,059 | 0,003 | 0,040 | 0,989 | ||||||||||
| 4 0,031 0,001 0,011 1,000 | ||||||||||||||
| Total | 0,086 | 268,065 | 0,000 | 1,000 | 1,000 |
Source : Elaboré par l’auteur sur base des données de l’enquête MICS-RDC 2010.
L’Analyse Factorielle des Correspondances (AFC) part d’un nombre élevé, pour déboucher à un nombre réduit des dimensions. C’est ainsi que pour ce qui est de cette étude, on est parti de 4 dimensions. Les différentes pondérations de ces 4 dimensions sont respectivement de 27 ; 11 ; 6 et 3%. On remarque clairement que c’est la première et la deuxième dimension qui ont les valeurs les plus élevées.
On remarque aussi que les écart-types de la première et de la deuxième dimension tendent vers zéro, ce qui traduit une bonne situation pour que ces deux dimensions soient retenues dans l’analyse. Déjà à partir de cette étape, on peut déterminer le nombre des dimensions auquel on va aboutir. Donc, AFC a réduit le nombre des dimensions de 4 à 2.
La probabilité calculée de l’analyse est de 0,000, comparée au seuil de signification de 5%, on remarque que cette probabilité calculée est inférieure à 0,05, donc cela nous conduit à rejeter l’hypothèse nulle de la non fiabilité globale de l’analyse. On peut dire que l’analyse est globalement fiable.
Outre les points évoqué ci-dessus, on remarque que la proportion de l’inertie à la formation du premier axes est très élevé, soit 82% et, la proportion de l’inertie à la construction du deuxième axe est de 13%. Les pourcentages du troisième et du quatrième axe ne sont pas importants, d’où la non considération de ces deux derniers axes dans l’analyse.
Tableau 14. Contribution des axes à l’inertie des points lignes (contribution des points lignes à la construction des axes)
Source : Elaboré par l’auteur sur base des données de l’enquête MICS-RDC 2010.
Le tableau ci-dessus portant sur la contribution des points lignes ou des différentes modalités de la variable en ligne (quintile de bien-être) à la construction de deux axes ou dimensions retenues dans l’analyse, montre que deux modalités contribuent plus à cette construction, il s’agit de la modalité « plus riche » et de la modalité « plus pauvre ».
Les différentes contributions de ces deux modalités se présentent comme suit : la modalité « plus riche » contribue à 65% à la construction du premier axe et à 21% à la construction du deuxième axe. Sur le premier axe ou dimension, elle se place dans la partie droite (1,219) et sur le deuxième axe ou dimension, elle se place aussi dans la partie droite (0,439). Elle a comme pondération 0,116.
La modalité « plus pauvre » contribue à 18% à la construction du premier axe et à 26% à la construction du deuxième axe. Sur le premier axe ou la première dimension, elle est située à gauche (-0,434) et sur le deuxième axe ou dimension, elle est située à droite (0,318). Elle à comme pondération 0,276.
Par ailleurs, on remarque la modalité « second ou pauvre», bien qu’il a une pondération 0,232, mais elle ne contribue pas assez à la formation du premier axe (soit 0,078 et se situe dans sa partie gauche (-0,298) et, à la formation du deuxième axe (soit 0,002, où elle se situe dans sa partie droite (0,026).
La modalité « moyen, middle » avec une pondération de 0,187, contribue à 20% à la construction du deuxième axe ou dimension et à 0,3% à la construction du premier axe. Sur les deux dimensions, elle se situe à gauche (soit -0,064 pour la première dimension et -0,337 pour la deuxième dimension).
Quant à la modalité « quatrième, fourth », elle a comme pondération 0,189 et contribue à 33% à la construction de la deuxième dimension (sur laquelle elle se situe à gauche, -0,433) et, à 7% à la construction de la premier dimension (où elle est située à droite, 0,318).
Tableau 15. Contribution des points colonnes à la construction des axes ou dimensions Mass Score in Dimension Inertia Contribution
1 2 Of Point to Inertia of Dimension Of Dimension to Inertia of Point
| Pourquoi ne s’est-il pas rendu chez un prestataire de soins | 1 | 2 | 1 | 2 | Total | ||||||||
| Manque d’argent | 0,557 | -0,401 | 0,053 | 0,024 | 0,339 | ,015 | 0,991 | 0,007 | 0,998 | ||||
| Mauvaise qualité de | 0,007 | 1,644 | 1,828 | 0,008 | 0,069 | ,210 | 0,600 | 0,300 | 0,899 | ||||
| services | |||||||||||||
| Automedication | 0,248 | 0,648 | 0,190 | 0,029 | 0,394 | ,083 | 0,958 | 0,033 | 0,991 | ||||
| Cout trop élevé | 0,013 | -0,649 | 0,418 | 0,002 | 0,021 | ,021 | 0,817 | 0,137 | 0,954 | ||||
| Raison culturelle ou | 0,015 | 0,115 | -0,729 | 0,002 | 0,001 | ,076 | 0,032 | 0,513 | 0,545 | ||||
| religieuse | |||||||||||||
| Peur de decouvrir une | 0,003 | 1,896 | 1,667 | 0,004 | 0,035 | ,066 | 0,588 | 0,184 | 0,772 | ||||
| maladie serieuse | |||||||||||||
| Maladie pas grave | 0,144 | 0,447 | -0,624 | 0,014 | 0,109 | ,524 | 0,551 | 0,434 | 0,985 | ||||
| Longue distance 0,013 -0,821 0,168 0,004 0,033 ,003 0,645 0,011 0,656 | |||||||||||||
| Active Total | 1,000 | 0,086 | 1,000 | 1,000 |
Source : Elaboré par l’auteur sur base des données de l’enquête MICS-RDC 2010.
Le tableau sur les caractéristiques des points colonnes (la variable relative aux différentes raisons de la non accessibilité aux soins de santé), indique que trois modalités contribuent significativement à la construction de chaque dimension ou axe, il s’agit entre autres des modalités suivantes : « manque d’argent », « automédication », « mauvaise qualité de service de santé » et « maladie pas grave ».
Ainsi, la modalité « manque d’argent » avec une pondération de 0,557, contribue à 34% à la construction de la première dimension, où elle se situe à gauche (-0,401) et, à presque 2% de la construction de la deuxième dimension où elle se situe au dessus ou dans la partie positive (0,053).
La deuxième contribution importante vient de la modalité « automédication », avec une pondération de 0,248, elle contribue à 39% à la formation de la première dimension et à 8% à la formation de la deuxième dimension. Que ça soit sur la première ou sur la deuxième dimension, cette modalité se situe dans la partie ou quadrant positif (0,648 et 0,190).
La modalité « maladie pas grave », avec une pondération de 0,144, contribue à 11% à la formation de la première dimension et à 52% à la formation de la deuxième dimension. Elle se situe à droite sur le premier axe ou dimension (0,447) et en dessous (ou dans la partie négative) sur le deuxième axe (-0,624).
Par ailleurs, on remarque que la modalité « coût trop élevé » avec une pondération de 1% , elle contribue, que ça soit à la formation du premier ou du deuxième axe, à 2%. Elle se situe dans le quadrant gauche (-0,649) sur le premier axe et, dans le quadrant droit ou partie positive (0,418) sur le deuxième axe.
Quant à la modalité « mauvaise qualité de services », elle contribue à 7% dans la formation du premier axe et à 21% dans la formation du deuxième axe. Sa pondération est de 0,007 et, se situe dans la partie positive sur le premier et le deuxième axes (1,644 et 1,828).
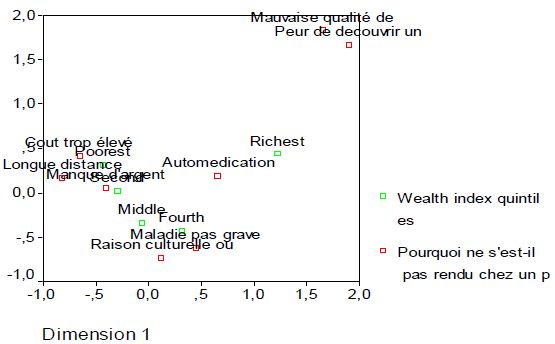
Ainsi, la situation de deux tableaux décrite ci-dessus se reflète clairement dans le graphique ci-dessous (qui combine les deux situations) : les caractéristiques des points lignes ou les modalités de la variable « niveau de bien-être » et les caractéristiques des points colonnes ou les modalités de la variable relative aux raisons de la non accessibilité aux soins de santé.
Ce graphique donne en quelque sorte la cartographie de la situation d’accessibilité des ménages congolais aux soins de santé.
Figure 6. Projection des points lignes et points colonnes
Points de ligne et de colonne
Symétrique Normalisation
La visualisation du graphique ci-dessus montre deux grands groupages des modalités.
– 1er grand groupage
On remarque que les modalités : « Plus pauvre », « Pauvre » (pour la variable du niveau du bien-être) et les modalités « Manque d’argent », « automédication », « coût très élevé » et « longue distance » (pour la variables relative aux différentes raisons de non accessibilité des ménages aux soins de santé) sont projetées dans un même quadrant (quadrant 1).
« plus pauvre » est très rapprochée de « manque d’argent », « automédication » et « coût trop élevé des soins de santé » et, un peu plus rapprochée aussi de la « longue distance ». Il en est de même pour la modalité « pauvre ou second ».
L’interprétation qu’on peut donner à cette situation est qu’il y a une grande probabilité que le manque d’argent ou le faible revenu du ménage, la pratique de l’automédication dans le ménage en cas d’une situation de maladie, le coût trop élevé de soins de santé dans le centre de santé et la longue distance qui sépare le ménage du centre de santé, soient les causes principales ou les facteurs déterminants ou explicatifs de l’accès difficile des ménages pauvres aux soins de santé en RDC.
En d’autres termes, si les ménages pauvres accèdent difficilement aux soins de santé en RDC, il est fort probable que ça soit à cause de la modicité de leurs revenus, du coût trop élevé des soins de santé, de la pratique de l’automédication et de la longue distance qui les séparent des centres de santé.
Ainsi, dans le cadre de la définition des nouvelles stratégies susceptibles de faciliter l’accès des ménages pauvres congolais aux soins de santé, les pouvoir publics peuvent s’appuyer sur ces quatre variables pour définir des politiques susceptibles de donner des résultats escomptés qui pourront toucher directement les concernés et soulager ainsi tant soit peu leurs difficultés.
Dernière chaque variable explicative de l’inaccessibilité des ménages congolais aux soins de santé, on peut en tirer une politique d’amélioration des conditions de vie.
Le manque d’argent ou la modicité du revenu des ménages reflète la situation économique du pays et renvoi même à la politique du gouvernement en ce qui concerne la redistribution des richesse générées par la croissance économique.
Les progrès dans la santé sont à même d’influencer significativement la trajectoire de croissance du pays, autrement dit, la relation entre santé et revenu par habitant correspond à l’existence d’un saut quantitatif, à l’occasion duquel des progrès dans les conditions de santé permettent un décollage de la croissance.
En effet, dès lors que l’on accepte l’existence d’une causalité réciproque entre la santé et les performances économiques, il est tout à fait possible d’observer une multiplicité d’équilibres.
Le passage d’une situation avec faible revenu et mauvais état de santé de la population à une situation caractérisée par des revenus plus élevés et des conditions de santé acceptables s’interprète alors comme un saut considérable d’un équilibre bas à un équilibre haut.
Le coût trop élevé des soins de santé est un facteur reflétant la politique de taxation de soins de santé en RDC et, l’importance que donne le gouvernement dans la prise en charge de la population aux soins de santé. Ici, on peut même se demander quelle est la quotité du coût de santé de la population que le gouvernement prend en charge pour soulager l’accès des ménages pauvres aux soins de santé ?
Dans l’utilisation de l’automédication, se cache des habitudes et comportements à décourager impérativement. A travers les consultations, les sensibilisations, le Gouvernement congolais peut arriver à inculquer dans le chef de la population congolaise des bonnes manières d’aller, à chaque fois qu’on se sent malade, voir un prestataire de soins de santé.
Le gouvernement peut aussi, à travers une politique cohérente et bien réfléchie, arriver à réduire la distance qui sépare les centres de santé aux ménages. La construction des nouvelles infrastructures et même la réhabilitation des infrastructures sanitaires et des voies de communication existantes, pourront constituer les actions prioritaires à réaliser pour remédier à cette situation. La bonne politique serait d’amener l’hôpital ou le centre de santé vers le malade.
– 2ème grand groupage
Le deuxième groupage met dans un même quadrant (quadrant 2) « plus riche » (pour la variable niveau du bien-être socioéconomique), « mauvaise qualité de services de santé » et « peur de découvrir une nouvelle maladie sérieuse » (pour la variables relative aux raisons de non accès aux soins de santé).
Ainsi, L’Analyse Factorielle des Correspondances a donné aussi les raisons qui expliquent la non accessibilité des ménages riches aux soins de santé en RDC.
L’interprétation qu’on peut tirer de cette situation est qu’il y a une forte probabilité que la mauvaise qualité de service de santé et la peur de découvrir des nouvelles maladies sérieuses soient à la base ou des facteurs qui expliquent le non accès des riches aux soins de santé en RDC.
En d’autres termes, s’il arrive de fois que les riches s’abstiennent d’aller consulter un prestataire de soins de santé, c’est parce qu’ils ont peur de découvrir qu’ils ont des nouvelles maladies. C’est le cas par exemple pour le dépistage volontaire du VIH/Sida.
Bien qu’il est gratuit, mais on remarque des résistances de la part certaines personnes pour se faire dépister. C’est parce qu’elles ont justement peur de connaitre leur état sérologique.
La mauvaise qualité de services de santé aussi peut constituer une entrave à l’accès aux soins de santé pour un ménage riche en RDC. Les riches, étant trop exigeants, n’acceptent pas n’importe quel service de santé. La qualité de service est très déterminante dans l’accessibilité d’un riche aux soins de santé en RDC.
Nous le remarquons ces derniers temps à travers la monté très significative des voyages de santé. Les congolais qui ont des niveaux de revenu élevés préfèrent aller se faire soigner à l’étranger plutôt qu’au pays, c’est justement à cause de la recherche de la qualité de services de santé offerte au niveau extérieur (Afrique du Sud, Inde, Belgique, France, Usa,…).
Conclusion partielle
Le présent chapitre fait ressortir le lien qui existe entre la pauvreté et la santé en RDC. Cette relation est établie grâce à la méthode d’Analyse en Composantes Principales. Cette dernière a donné les raisons pour lesquelles les ménages congolais approuvent des difficultés pour accéder aux soins de santé.
Ces raisons qui constituent en même temps des facteurs de non accessibilité des ménages aux soins de santé, peuvent faire l’objet des variables de contrôle permettant ainsi aux chercheurs de développer des mesures à soumettre aux pouvoirs publics dans le but d’améliorer l’accès des ménages aux soins de santé en RDC.
Suggestions
Les suggestions issues de cette étude, sont en rapport avec les différentes causes ou raisons de non accessibilité de la population aux soins de santé en RDC. Ainsi, l’étude suggère ce qui suit :
3. Aux pouvoirs publics
– Mobiliser davantage des ressources intérieures au service de la santé grâce à des réaffectations budgétaires et l’amélioration des dépenses de santé ;
– Manifester une réelle volonté politique de lutter contre la pauvreté et d’atteindre les objectifs du millénaire pour le développement (OMD) relatifs à la situation de santé.
– Accroître l’appui financier accordée à la réalisation des OMD relatifs à la santé et à la réduction de la pauvreté ;
– Remplir les fonctions essentielles qui incombent au secteur public dans le domaine de la santé : formulation des politiques, réglementation, passation des marchés et prestation de services ;
– Renforcer l’aptitude du Ministère de la Santé à s’acquitter ses fonctions fondamentales ;
– Œuvrer à l’amélioration des capacités d’analyse des effets sociaux, afin de contribuer à rendre les systèmes de santé plus accessibles aux pauvres, y compris au plan financier ;
– Aider les organisations de la société civile et les représentants des collectivités locales à participer plus étroitement à l’élaboration et à la mise en œuvre des politiques et des programmes de santé publique ;
– Soutenir les stratégies propres à améliorer la prestation de services grâce, notamment, à des mesures destinées à rehausser la qualité des services publics et à l’instauration de partenariats avec le secteur privé en vue d’en élargir la couverture ;
– Aider à mieux prendre conscience des retombées que peuvent avoir sur la situation sanitaire les politiques suivies dans des domaines tels que l’éducation, la nutrition, l’approvisionnement en eau et l’assainissement ;
– Sélectionner un ensemble d’indicateurs permettant de suivre la performance des systèmes de santé et l’évolution de la situation sanitaire, en mettant l’accent sur l’équité (y compris entre riches et pauvres), l’accès, la qualité et les modalités de financement ;
Outre ce qui est suggéré ci-dessus, la bonne stratégie du Gouvernement congolais en matière d’accès aux soins de santé serait aussi de renforcer et de moderniser les structures du Ministère de la santé afin qu’elles soient capables de conduire ses activités. La construction, la réhabilitation et l’équipement des structures de santé font partie intégrante de cette stratégie.
Par ailleurs, le médicament représente un élément essentiel du développement du système de santé et de l’accès aux soins pour les populations. Les principes de disponibilité, d’accessibilité et de qualité des médicaments doivent être au centre des préoccupations du gouvernement. C’est Ainsi que, la présente étude propose au Gouvernement de définir une nouvelle politique d’approvisionnement en médicaments essentiels en RDC.
L’étude propose également au Gouvernement d’eencourager et de promouvoir la mise en place des mutuelles de sante dans le but de palier aux insuffisances constatées au niveau de la demande (modicité du revenu des ménages) et de l’offre (coût trop élevé des soins) des soins de santé.
4. Aux acteurs non étatiques évoluant dans le secteur de la santé:
– Stimuler la volonté des milieux politiques et chercher à mobiliser des ressources complémentaires en faveur de la santé ;
– Aider à mieux comprendre en quoi une population en bonne santé peut contribuer à l’instauration d’une croissance et d’un développement favorables aux pauvres ;
– Renforcer le dialogue sur les politiques suivies en matière de santé et dans d’autres domaines où une approche de la santé favorable aux pauvres appelle une action.
La présente étude propose enfin la mise en place d’un « fonds d’équité »11 pour permettre aux plus pauvres d’avoir accès aux soins. Le fonds d’équité représente des compensations financières versées aux prestataires de soins pour les soins dispensés aux personnes très pauvres en difficulté de paiement.
Cette formule permet la coexistence de la gratuité des soins pour les plus pauvres et de la participation des usagers pour les autres. En effet, cette recommandation s’inspire du projet de l’amélioration de l’accès des populations démunies aux soins de santé en RDC, initiée par l’Union Européenne à travers le 9ème FED (Fons Européen de développement).
Le Gouvernement congolais peut se saisir de cette initiative, qui nous a parue intéressante, pour faciliter l’accès de la population pauvres aux soins de santé. Le volet « Financement » de cette initiative pourra comprendre avoir comme objectif, entre autres, d’améliorer la performance du système de santé ; d’augmenter et de rationaliser le financement du système de santé et enfin, de faire en sorte que le système de santé offre des soins préventifs gratuits, et des soins curatifs dont le coût est accessible à la population ayant des niveaux des revenus faibles.
Donc au sein de ce dispositif, on pourra retrouver le volet « achat de service » (ou de prestations) qui consiste à mettre en place un outil de financement similaire à une assurance maladie destiné à réduire la barrière financière pour contribuer ainsi à améliorer l’accessibilité financière des pauvres aux soins de santé tout en réduisant la proportion du coût des soins supporté par eux.
11 Le Fonds d’équité : C’est un Fonds qui prend en charge tout ou une partie de la dépense de santé des patients provenant de catégories sociales défavorisées.
Conclusion
La santé joue un rôle important dans la lutte contre la pauvreté et, l’investissement nécessaire pour améliorer l’état de santé des populations pauvres doit en principe faire partie intégrante des stratégies du gouvernement de lutte contre la pauvreté.
C’est ainsi que dans le cadre du présent travail portant sur la pauvreté des ménages et l’accès aux soins de santé en RDC, il nous a parut nécessaire de se préoccuper d’appréhender de manière cohérente, les effets de la pauvreté des ménages sur l’accès aux soins de santé en RDC. Cette dernière préoccupation a constitué le fil conducteur de cette étude.
Le présent travail s’est fixé comme objectif général d’analyser le lien qui existe entre la pauvreté et l’accès aux soins de santé et, comme objectifs spécifiques, d’analyser les déterminants de l’accessibilité des ménages aux soins de santé de qualité; d’évaluer l’ampleur de la pauvreté et de la mauvaise santé au sein des ménages congolais ; de dégager des mesures de politique économique à l’attention des pouvoirs publics en vue d’améliorer l’accès des pauvres aux soins de santé, et enfin de formuler des recommandations permettant d’améliorer de la population aux soins de santé de qualité.
Ainsi, pour bien orienter l’étude, deux hypothèses importantes ont été émises, à savoir, la situation de pauvreté dans laquelle vit la majorité des ménages congolais réduit leurs possibilités d’accéder aux soins de santé de qualité ; et l’intervention considérable de l’Etat dans certains secteurs porteurs de la croissance améliore la situation sociale et économique des populations et permet par ricochet, leur accès aux soins de santé de qualité.
La réalisation du présent travail a fait appel à plusieurs techniques de collectes des données. La technique documentaire nous a permis de consulter les ouvrages qui ont traités du lien entre la santé et la pauvreté des ménages, l’interview et l’observation ont permis de cerner le fonctionnement du secteur de santé ainsi que la situation de pauvreté en RDC.
Ce travail a fait aussi appel à la technique descriptive à travers la méthode d’Analyse Factorielle des Correspondances, une méthode appropriée de réduction des dimensions ou des composantes lorsqu’on est en présence des données multidimensionnelles.
La forme fonctionnelle du modèle a mit sur un même une variables des raisons de non accessibilité de la population aux soins de santé comprenant 8 modalités importantes à savoir, « Manque d’argent », « Coût trop élevé de soins de santé », « Automédication », « Mauvaise qualité de services de santé », « Raisons culturelle et religieuse », « Peur de découvrir une nouvelle maladie sérieuse », « Maladie pas grave » et « Longue distance » et une autre variable du bien être comprenant 5 modalités : « plus pauvre », « Pauvre », « Moyen », « Quatrième » et « Plus riche ». L’enquête nationale MICS-RDC 2010 nous a servi de base pour réaliser cette étude.
Ainsi, après analyse, il s’est avéré qu’il ya une forte probabilité que le manque d’argent ou le faible revenu du ménage, le coût trop élevé de soins de santé, la pratique de l’automédication dans le ménage en cas d’une situation de maladie, et la longue distance qui sépare le ménage du centre de santé, soient les causes principales ou les facteurs déterminants ou explicatifs de l’inaccessibilité des ménages pauvres aux soins de santé en RDC.
En d’autres termes, si les ménages pauvres en RDC approuvent des difficultés pour accéder aux soins de santé, il est fort probable que ça soit à cause de la modicité du revenu du chef du ménage, du coût trop élevé des soins de santé, de la pratique de l’automédication et de la longue distance qui les séparent des centres de santé.
L’Analyse Factorielle des Correspondances a donné aussi les raisons qui expliquent le non accès des ménages riches aux soins de santé en RDC. En effet, il s’est avéré qu’il y a une forte probabilité que la mauvaise qualité de service de santé et la peur de découvrir des nouvelles maladies sérieuses soient des facteurs qui expliquent le non accès des ménages riches aux soins de santé en RDC.
La mauvaise qualité de services de santé peut constituer une entrave à l’accès aux soins de santé tant pour un ménage riche que pour un ménage pauvre en RDC. La qualité de service est très déterminante dans l’accessibilité d’un ménage ou d’un individu aux soins de santé.
Au regard de ce qui précède, il sied aux pouvoirs publics de développer des politiques et stratégies susceptibles d’améliorer l’accès de la population aux soins de santé car, en s’appuyant sur la théorie de la croissance endogène, on se rend rapidement compte que la santé joue un rôle primordial dans le processus du développement d’un pays. Les progrès dans la santé sont à même d’influencer significativement la trajectoire de croissance du pays.
Pour les pouvoirs publics congolais, l’action visant à briser le cercle vicieux de la pauvreté et de la mauvaise santé doit être une condition essentielle à l’essor économique du pays. Le fait que trois des huit objectifs du millénaire pour le développement portent spécifiquement sur la santé en dit long sur le consensus qui se dégage sur ce point.
Si l’on veut améliorer l’accessibilité aux soins de santé des populations pauvres, il ne faut pas s’arrêter au seul secteur de la santé.
Des mesures doivent être prises dans d’autres domaines, comme l’éducation, l’approvisionnement en eau et l’assainissement, etc. c’est ainsi qu’il est nécessaire d’adopter une approche favorable aux pauvres qui comprend, entre autres, les objectifs suivants : améliorer la gestion des affaires publiques, renforcer l’offre et la qualité des services de santé, atteindre les groupes les plus vulnérables de la population, instaurer des partenariats efficaces avec le secteur privé et concevoir des mécanismes de financement équitables.
Pour autant qu’on puisse le dire, les résultats et recommandations issus de cette étude sont sujets à des considérations individuelles et, nous n’avons pas la prétention de penser qu’ils constituent une ligne directrice absolue de l’amélioration de l’accessibilité de la population en général et, de la population pauvre en particulier, aux soins de santé en RDC. Mais ils devraient néanmoins, constituer une piste ouverte donnant lieu à d’autres travaux plus élaborés.
Table des matières
0. Introduction 1
0.1. Problématique 3
0.2. Hypothèses 7
0.3. Objectifs 7
0.4. Méthodologie 8
0.5. Subdivision du travail 8
1. Revue de la littérature 9
2. De la pauvreté 9
2.1. Approches quantitatives 9
2.1.1. Pauvreté absolue 9
2.1.2. Pauvreté relative 9
2.2. Approches qualitatives 10
3. De la Santé 11
4. De l’accès aux soins de santé 13
5. De la relation entre Pauvreté et santé 14
5.1. Revenu des ménages et accès aux soins de santé 14
5.2. Interaction entre progrès de la santé et croissance économique 15
5.3. Pauvreté comme privation de capabilités 18
Chapitre I Généralités conceptuelles 20
Section 1. Définition des concepts de pauvreté et de sante 20
1.1. Concept de pauvreté 20
1.1.1. Définitions de la pauvreté 20
1.1.1.1. Approche utilitariste de la pauvreté 21
1.1.1.1. Approche monétaire de la pauvreté 22
1.1.1.2. Approche par les capacités humaines 25
1.1.2. Formes de pauvreté 26
1.1.2.1. Catégorisation selon le critère de revenu 26
1.1.2.2. Catégorisation selon l’intensité de la déprivation 28
1.1.3. Causes de la pauvreté 30
1.1.3.1. Causes naturelles 31
1.1.3.2. Causes humaines (non naturelles) 32
1.1.4. Indicateurs de pauvreté 35
1.1.4.1. Indicateur de pauvreté Humaine (IPH) 36
1.1.4.2. Comparaison entre les indicateurs de pauvreté 38
1.1.5. Cadre théorique et axes de lutte contre la pauvreté 39
1.2. Concept de Santé 40
1.2.1. Définition de la santé 40
1.2.2. concept de santé publique 42
1.2.3. Bref historique 45
1.2.4. Santé selon les organismes officiels 46
1.2.5. Multiples définitions de la santé 47
Source : Elaboré par l’auteur sur base des différentes définitions de la santé trouvées dans la littérature. 48
1.2.6. Différentes façons de concevoir le concept santé 49
1.2.6.1. Santé et Normalité 49
1.2.6.2. Santé et Stabilité 49
1.2.6.3. Santé et Actualisation 50
1.2.7. Education à la santé 50
Section 2. Macroéconomie de la santé 52
2.1. Contours de la macroéconomie de la santé 52
2.1.1. Double équivalence 52
2.1.2. Santé et croissance économique 54
2.1.2.1. Effets de la croissance sur la santé 55
2.1.2.2. Santé comme facteur de développement 57
2.1.3. Théories de la croissance endogène 59
2.1.3.1. Dépenses publiques et santé 60
Chapitre II Situation de la pauvreté et de la sante en RDC 63
Section 1. Situation de la pauvreté en RDC 63
1.1. Profil de pauvreté monétaire 63
1.1.1. Pauvreté non monétaire 64
1.1.1.1. Education 65
1.1.1.2. Eau et Assainissement 66
1.2. Orientation des dépenses publiques en RDC 67
Section 2. Situation de la sante en RDC 70
2.1. Historique du système de santé en RDC 70
2.2. Caractéristiques du système de santé congolais 73
2.3. Problèmes du système de santé congolais
2.3.1. Facteurs imputables à des situations d’urgence 75
2.3.2. Absence d’un cadre de référence correcte pour la définition des services de ZS 76
2.3.3. Système de financement et ses effets pervers 77
2.3.4. Développement anarchique du secteur privé 81
2.3.5. Participation communautaire mal comprise 81
2.3.6. Problème des ressources humaines 81
2.3.7. Absence de leadership du Ministère sur le secteur 83
2.4. Objectifs du Millénaire pour le Développement et le système de santé en RDC 83
2.4.1. Mortalité générale, infantile et maternelle 85
2.4.2. Prévalence du VIH/SIDA 86
2.4.3. Indicateurs de la lutte contre le Paludisme 86
2.4.4. Indicateurs de la lutte contre la Tuberculose 88
2.5. Accès aux Services de Santé 88
Chapitre III lien entre la pauvreté et l’accès aux soins de santé en RDC 93
Section1. Cadre conceptuel de l’analyse 93
1.1. Analyse exploratoire des données 95
1.1.1. Présentation des données 95
1.1.1.1. Présentation de l’enquête MICS-RDC 2010 95
1.1.1.2. Choix des variables de l’analyse 96
Section 2. Dépendance entre les variables 97
Section 3. Analyse factorielle des correspondances 98
3.1. Présentation de l’analyse factorielle des correspondances (AFC) 98
3.2. Présentation et interprétation des résultats de l’analyse 100
Suggestions 117
Conclusion


Un bon site et des bonnes thématiques à lire