Les deux complications plus tardives de la ménopause
Les deux complications plus tardives de la ménopause
S’il est confortable pour la femme de lui supprimer les symptômes immédiats ou différés liés à l’arrêt de la sécrétion hormonale, il est essentiel de vouloir lui éviter deux groupes de complications dont les effets ne sont objectivables que beaucoup plus tard, les maladies cardiovasculaires et l’ostéoporose.
Maladies cardio-Vasculaires
Elles constituent en France la première cause de mortalité, loin devant le cancer, et représentent plus d’un tiers des décès. Dans les pays industrialisés, le nombre de décès dus à des accidents cardio- vasculaires a diminué de manière significative. Ces progrès sont essentiellement dus à l’alimentation, à l’hygiène de vie, aux médicaments et à la chirurgie-réanimation.
Jusqu’à la ménopause, protégées par l’imprégnation hormonale, les femmes présentent un risque cardio-vasculaire bien moindre que les hommes. Si la maladie coronaire est finalement plus rare chez les femmes de 50 ans, sa courbe de fréquence rejoint celle des hommes après une dizaine d’années de ménopause : il est donc essentiel de les protéger durant cette période.
Si les risques cardio-vasculaires ont diminué, c’est qu’ils peuvent être prévenus. Pour la prévention, on cherche à agir sur deux facteurs : le cholestérol, responsable de l’athérosclérose, et les troubles de la coagulation.
Le cholestérol
Le cholestérol en excès (supérieur à 240mg/ml) est actuellement encore le facteur de risque le plus important au niveau cardiovasculaire. Il intervient pour quelque 45% chez les hommes, mais pour 75% chez les femmes de la tranche d’âge 65-75 ans. Le cholestérol commence par coloniser les cellules du système immunitaire, qui se gavent de cholestérol et s’accrochent, comme des éponges à la paroi des vaisseaux.
« Bon » et « Mauvais » cholestérol
Il existe 2 sortes de cholestérol qu’il faut bien distinguer :
Les lipoprotéines de basse densité (LDL) qui transportent le maximum de cholestérol et qui sont en étroite relation avec les maladies cardiovasculaires ; elles sont communément appelées « mauvais cholestérol » parce qu’il correspond au cholestérol oxydé.
Les lipoprotéines de haute densité (HDL) qui sont en corrélation inverse, de telle sorte qu’il est utile d’en avoir beaucoup ; elles constituent le « bon cholestérol ».
Le rapport entre les quantités de cholestérol LDL et HDL est donc très important. Un taux de cholestérol HDL élevé peut corriger les effets d’un mauvais taux de cholestérol LDL. Une réduction du rapport LDL/HDL de 20% correspond à une baisse du risque cardiovasculaire de 50 %.
Quant aux triglycérides, autre composé lipidique de l’organisme, ils sont en relation avec des anomalies associées à la tolérance du glucose, au poids corporel et au taux de cholestérol HDL.
A la ménopause, la femme n’est pas totalement carencée en œstrogènes. Ceux-ci continuent d’agir en diminuant le taux de cholestérol par une sorte de protection naturelle. La présence d’hormones féminines permet de ne commencer à traiter un cholestérol qu’à un niveau plus élevé.
Les facteurs de risques cardiovasculaires : une possibilité de dépistage et de prévention
- Facteurs personnels :
- Ce sont l’âge, le sexe, les antécédents personnels et familiaux.
- Facteurs physiques et liés au mode de vie :
- L’hypercholestérolémie avec HDL bas.
- L’hypertension artérielle qui se traduit par une pression trop grande dans les vaisseaux, ce qui occasionne un surcroît de travail pour le cœur.
- Le diabète, car le sucre en excès génère des lésions des vaisseaux en les « caramélisant ».
- L’obésité qui diminue de 7 ans l’espérance de vie en obligeant le cœur à des efforts plus importants et répétés.
- Les habitudes alimentaires.
- Le tabagisme est un des facteurs de risque le plus important, 10 cigarettes par jour augmentent le risque de décès cardiovasculaire de 50% alors que 20 cigarettes par jour le doublent.
- Le stress.
L’Ostéoporose
L’ostéoporose représente un important problème de santé publique par le nombre croissant de femmes qui en sont atteintes, mais elle est surtout une affection grave par ses complications.
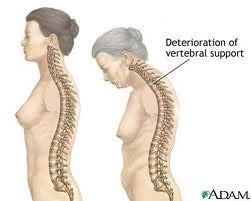
Cette maladie, dont le nom signifie « porosité de l’os », se définit en effet par une diminution de la quantité et de la qualité (structure et densité) des os, ce qui les fragilise et les expose à la survenue de fractures aux conséquences parfois dramatiques.
L’os est un tissu vivant qui se renouvelle régulièrement grâce à 2 types de cellules :
- Les ostéoblastes qui fabriquent de l’os et lui permettent de se réparer.
- Les ostéoclastes qui détruisent l’os et lui permettent de se renouveler ou de s’adapter.
L’os est constitué à 70% de minéraux et à 30% de protéines appelées « collagène ». C’est pourquoi les carences protidiques sont tout aussi délétères pour l’os que les carences en calcium.
C’est grâce à cette trame protidique que l’os peut se réparer et s’adapter aux différentes sollicitations. Nous distinguons 2 types d’os :
- L’ os cortical qui se trouve en périphérie de l’os, il est plus sensible aux carences nutritionnelles (protéines et calcium).
- L’ os spongieux qui se trouve au centre et est plus sensible aux hormones.
Les vertèbres sont les plus riches en os spongieux, elles seront donc les premières atteintes par la chute des hormones après la ménopause. Le col du fémur est constitué d’os cortical et est donc plus sensible aux carences nutritionnelles, expliquant ainsi que 30% des fractures du col du fémur concernent les hommes.
A côté de son rôle structurel, l’os est aussi notre réserve de calcium et de magnésium, minéraux indispensables au bon fonctionnement de nos cellules.
A partir de 35 ans, soit 15 ans en moyenne avant la ménopause, les os commencent à perdre progressivement le calcium qui fait leur solidité. Cette fragilisation n’épargne personne mais est plus importante chez la femme, surtout pendant les premières années de la ménopause.
La ménopause, qui implique la chute des sécrétions hormonales joue un rôle important dans l’ostéoporose (surtout de l’os spongieux). Mais si la ménopause est un passage obligé pour toutes les femmes, elle n’est pas une maladie et n’est pas obligatoirement synonyme d’ostéoporose.
La ménopause, en arrêtant la sécrétion d’œstrogènes, rend l’os moins dense et le prédispose à casser. Fort heureusement, ce phénomène se met en place très progressivement et ne touche qu’1 femme sur 3.
Les conséquences de la ménopause ne sont pas inéluctables pour l’os et il existe plusieurs voies de prévention. Par contre, il est certain qu’à l’approche de la ménopause et encore plus après, il est indispensable de faire un dépistage de l’ostéoporose et d’être plus attentif aux moyens de prévention.
Ce qui déminéralise l’os
Plusieurs éléments de risque d’ostéoporose ou de déminéralisation sont à présent bien identifiés :
- Facteurs génétiques : les femmes caucasiennes (blanches européennes) sont plus exposées que les autres, les femmes blanches sont plus souvent touchées que les noires, les filles dont les mères ont fait de l’ostéoporose sont plus exposées, tout comme les femmes ménopausées tôt.
- Facteurs constitutionnels : les femmes enveloppées ou obèses sont moins touchées que les maigres car le tissu graisseux qui contient et libère des œstrogènes les protège.
- Facteurs nutritionnels : les protéines apportées en excès doivent impérativement être éliminées par les urines, mais cette élimination urinaire des déchets s’accompagne d’une fuite de calcium ; les végétariens ont ainsi une meilleure densité osseuse que les gros consommateurs de viande.
- Facteurs liés au mode de vie : l’abus d’alcool, de café, de tabac provoque ou favorise une déperdition osseuse plus précoce et un seuil de fractures atteint plus rapidement, tout comme la sédentarité.
- Facteurs médicamenteux, avec en particulier la cortisone, seulement lorsqu’elle est prise au long cours, les diurétiques qui éliminent des minéraux dont le calcium.
- Facteurs médico-chirurgicaux : ménopause précoce, hypothyroïdie traitée, diabète, castration chirurgicale interviennent également sur la minéralisation.
Vous trouverez en Chapitre III des conseils pour la prévention de l’ostéoporose.

 Vous pouvez télécharger ce travail de mémoire (en PDF ci-dessousfichier).
Vous pouvez télécharger ce travail de mémoire (en PDF ci-dessousfichier).