1.2.2 – Les ordonnances hospitalières de 1996
Les ordonnances hospitalières ou « ordonnances JUPPÉ » de 1996 sont au nombre de trois. Il s’agit des ordonnances 96-344, 96-345 et 96-346 du 24 avril 1996. L’ordonnance 96-346 est fondamentale dans le sens où elle crée les Agences Régionales de l’Hospitalisation (A.R.H.) et institue ainsi une nouvelle forme de relation d’agence à trois niveaux entre les différents acteurs du système de soins français.
1.2.2.1. – Une relation d’agence entre l’Etat (principal) et le directeur d’hôpital (agent) :
Adam SMITH (1723-1790) est considéré comme le fondateur de l’économie libérale moderne dans le sens où il développa une théorie sur la division du travail fondée sur la liberté d’entreprendre. Selon lui, il existe deux moyens d’enrichir la nation :
− Diviser le travail : « Dans chaque art, la division du travail, aussi loin qu’elle peut être portée, donne lieu à un accroissement proportionnel dans la puissance productrice du travail » [A. SMITH, Recherches sur la nature et les causes de la richesse des nations, 1776]10.
− Laisser les individus s’enrichir : en œuvrant pour leur intérêt personnel, ils enrichiront la nation toute entière, c’est la fameuse notion de main invisible :
« Tout en ne cherchant que son intérêt personnel, il travaille souvent d’une manière bien plus efficace pour l’intérêt de la société, que s’il avait réellement pour but d’y travailler » [A. SMITH, Recherches sur la nature et les causes de la richesse des nations, 1776]
9 Exemple tiré de PERRIER L., 2001.
A. SMITH croit au respect de l’ordre naturel. Il prône ainsi le libre-échange et pense que l’économie s’équilibre automatiquement. L’ETAT n’a pas à intervenir et doit se cantonner à trois fonctions : il doit protéger la nation contre les autres nations (armée), il doit protéger les individus contre l’injustice et l’oppression (justice et police) et enfin il doit réaliser les travaux d’infrastructure nécessaires pour le développement économique ou non rentables pour le secteur privé.
Ses successeurs, que l’on a classés dans l’école néoclassique, développent à partir de ses travaux mais aussi de ceux de David RICARDO sur le libre-échange et la théorie de la répartition, ou encore de John STUART-MILL sur le progrès social, la théorie de l’équilibre général. Dans son livre intitulé Éléments d’économie politique pure, Léon WALRAS explique que si l’ordre naturel, c’est-à-dire si les conditions de concurrence pure et parfaite sont respectées alors l’économie se maintient automatiquement à son équilibre. Ces conditions sont développées successivement par WALRAS puis par Vilfredo PARETO dans son Manuel d’économie politique :
− une atomicité du marché, il faut une multitude d’offreurs et de demandeurs sur le marché,
− une homogénéité des produits : les produits doivent être comparables, la concurrence ne doit jouer que sur les prix,
− une fluidité du marché : les acteurs peuvent entrer ou sortir du marché à tout moment,
− enfin, une transparence du marché : toutes les informations doivent être également et parfaitement disponibles à tous les acteurs du marché.
10 In MONTOUSSÉ, 1999 : p. 12.
La « Grande Dépression », faisant suite au krach boursier de 1929, va infirmer pour un temps ces hypothèses et mettre en avant le rôle de la demande dans la richesse des nations. Selon John Maynard KEYNES et ses successeurs, l’économie n’est pas naturellement à son équilibre. Il existe des distorsions et l’Etat doit intervenir pour les corriger. Mais l’Etat doit aller plus loin et doit s’impliquer directement, sortant ainsi de ses seules compétences dites « régaliennes », afin de stimuler la demande et ainsi favoriser la croissance économique.
Mais ce qui a véritablement changé dans la théorie économique contemporaine, c’est la prise en compte du fait que l’information n’est pas également répartie entre les acteurs du marché. On parle alors d’asymétries d’information. En effet, l’information possédée par un acteur d’un jeu peut être imparfaite, incomplète ou encore incertaine :
− en information imparfaite, l’incertitude porte sur le passé : au moins un des acteurs ne sait pas exactement ce qui s’est déroulé antérieurement,
− en information incomplète, l’incertitude porte sur l’identité de l’acteur. Cette identité porte sur la fonction d’utilité et les moyens d’action (la stratégie de l’acteur),
− l’information est incertaine et cette incertitude se décline en 5 degrés qui vont de l’ignorance totale à la connaissance commune.11
En résumé dans le cadre d’une relation d’agence, un des acteurs, l’agent, peut détenir une information sur un état de la Nature, une information passée ou un élément de sa propre identité qui ne seront pas nécessairement connus par un autre acteur le principal.
Mais qu’est-ce qu’une relation d’agence ? Nous pourrions répondre à cette question en citant Adam SMITH lui-même qui condamnait l’apparition des sociétés par actions dans le sens où celles-ci séparaient propriétaires et dirigeants, ce qui les rendaient moins efficaces12.
En 1976, M.C. JENSEN et W.H. MECKLING définissent la « relation d’agence » comme un contrat liant une personne (principal ou mandant) qui a recours à une ou plusieurs personne(s) (agent(s) ou mandataire(s) pour accomplir un tâche en son nom. Ceci implique une délégation de nature décisionnelle à l’agent. Selon Yves CROZET, toute relation d’agence se caractérise par, comme nous venons de le voir, une asymétrie d’information du fait que l’agent possède plus d’informations que le principal. Dans ce cas, un bureaucrate connaît mieux les rouages de son administration que le personnel politique qui le contrôle et donc on peut légitimement affirmer que tel est le cas entre un directeur d’hôpital qui connaît mieux la situation de son hôpital, son case-mix, etc.… que le Ministre de la Santé.
11 In PERRIER L., 2001.
12 In CROZET Y., 1997.
Pour tirer le meilleur parti et éviter deux incertitudes inhérentes à cette relation d’agence que sont :
− L’aléa moral, c’est-à-dire une situation dans laquelle une incertitude existe sur le comportement futur des autres acteurs économiques. Pour donner un exemple, quand un chef d’entreprise signe un contrat de travail, il ne sait pas si son employé va utiliser tout son potentiel. Pour y parvenir, il devra trouver les incitations nécessaires comme des primes de rendement, des possibilités d’évolution…
− La sélection adverse se manifeste à chaque fois qu’il existe des incertitudes sur les états futurs de la nature. L’exemple le plus célèbre est fourni par George AKERLOF concernant le marché des véhicules d’occasion. L’acheteur potentiel ne sait pas si le véhicule qui lui semble en bon état va tenir ses promesses. Le client va alors se tourner vers le marché des véhicules neufs ou celui des véhicules d’occasion garantis par un garage13.
Le Ministre de la Santé aura alors tout intérêt à développer un type de contrat susceptible de contraindre l’agent (directeur d’hôpital) à lui fournir toute l’information dont il dispose afin de parvenir à une égale répartition de l’information. Le principal paie l’agent en fonction de ses résultats. Néanmoins, une procédure de contrôle permettrait d’améliorer les choses dans le sens où elle peut apporter des informations sur le comportement de l’acteur. Ceci induit le plus souvent l’introduction d’un troisième acteur, le Superviseur. Comme nous avons pu le voir, le P.M.S.I., grâce à un traitement standardisé et une communication systématique de l’information médicale aux autorités sanitaires régionales et nationales, constitue un premier outil pour le permettre. Cependant, il restait à contractualiser véritablement cette relation. C’est le rôle que vont jouer les ordonnances hospitalières de 1996 avec plus ou moins de succès.
1.2.2.2. – L’introduction d’un superviseur : le directeur de l’Agence Régionale de l’Hospitalisation (A.R.H.)
Une contractualisation des relations entre le ministre de la Santé (principal) et l’hôpital (agent) a été mise en place par un double mécanisme, avec d’une part, les contrats d’objectifs et de moyens qui confrontent le Schéma Régional d’Organisation Sanitaire et Sociale (S.R.O.S.) et les objectifs de chaque établissement de santé exprimés dans son projet d’établissement, et d’autre part, un mécanisme de contrôle incarné par la création des Agences Régionales de l’Hospitalisation.
Institution née de l’ordonnance du 24 avril 1996 portant réforme de l’hospitalisation publique et privée, l’Agence Régionale de l’Hospitalisation a une triple mission définie par l’article L 6115-1 du code de la santé publique :
− Définir et mettre en oeuvre la politique régionale de l’offre de soins hospitaliers à travers le SROS et la carte sanitaire,
− Analyser et coordonner l’activité des établissements de santé publics et privés,
− Déterminer leurs ressources à travers la campagne budgétaire.
Chaque A.R.H. reçoit une part de l’enveloppe budgétaire nationale votée par l’assemblée nationale dans la cadre de la loi de financement de la sécurité sociale. Cette enveloppe porte le nom d’Objectif National de Dépenses de l’Assurance Maladie (O.N.D.A.M.). Pour cette année 2005, le montant de l’O.N.D.A.M.14 est fixé à 134,9 milliards d’euros, ce qui représente une augmentation de 3,2 % par rapport à 2004. On peut noter que les dépenses des établissements de santé en France en 2003 s’élevaient à 65,97 milliards d’euros ventilés de la manière suivante :
14 Loi n° 2004-1370 de financement de la sécurité sociale pour 2005 (J.O. du 21 décembre 2004)
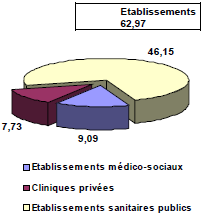
Figure 3 : les dépenses hospitalières en 2003 (en milliards d’€) (« Les Echos »/ Source : ONDAM)
Cette O.N.D.A.M. est ensuite répartie entre les régions. Pour ce faire, le ministre en charge de la Santé prend en compte le niveau de dotation de chaque région et effectue une péréquation favorisant les régions sous-dotées au détriment des régions sur-dotées. Cette enveloppe régionale est ensuite gérée par l’A.R.H. qui la répartit entre les différents établissements du service public hospitalier. Cette gestion par l’A.R.H. résulte d’une délégation de contrôle mais aussi de pouvoir de la part du Ministère de la Santé.
Chaque A.R.H. est administrée par une commission exécutive et dirigée par un directeur que l’on peut considérer comme le « Préfet sanitaire de région »15 [PERRIER L.,2001]. En effet, le directeur de l’A.R.H. est le représentant direct de l’Etat dans la région sur le plan de la politique sanitaire. Toute modification dans l’activité d’un établissement de santé doit faire l’objet d’une autorisation préalable de la part du directeur de l’A.R.H. dont celui-ci dépend. De plus la création, l’extension ou la conversion d’un établissement de santé public ou privé doit également être autorisée conjointement par le directeur de l’A.R.H. et par le ministre de la Santé. Enfin, le directeur de l’A.R.H. peut même demander à deux ou plusieurs établissements publics de signer une convention de coopération, de créer un syndicat inter- hospitalier ou un groupement d’intérêt public, voire de décider de créer un nouvel établissement de santé par fusion des établissements concernés.
15 PERRIER L., Modes de financement du service public hospitalier et trajectoire optimale du patient en cancérologie pédiatrique, Thèse Sciences Économiques, Université LYON II, 2001, p.36.
L’A.R.H. constitue donc un troisième niveau dans la relation d’agence qui existe entre le ministre de la Santé et le directeur d’hôpital. Ainsi, l’A.R.H. joue le rôle d’un superviseur.
Dans ce cadre, le ministre de la Santé, en tant que principal, va chercher à fournir une production de soins optimale en termes quantitatifs et qualitatifs. Il peut chercher à augmenter son budget mais il peut aussi avoir pour objectif de fixer un niveau de soins correspondant à la demande et à minimiser son enveloppe budgétaire. Ainsi, le principal rémunère l’agent (l’hôpital) chargé de fournir les soins sur une zone géographique déterminée et le superviseur est chargé de contrôler les résultats de l’agent. L’objectif du ministre de la santé sera alors de minimiser la D.G.F. hospitalière et la rémunération du superviseur.
Avec les ordonnances de 1996, les budgets annuels des établissements de santé sont visés et approuvés par les A.R.H. qui doivent veiller à la satisfaction des objectifs de santé publique à un coût minimal.
De son côté, l’hôpital cherchera à maximiser ses points I.S.A. pour augmenter son budget théorique en contrôlant son budget réel et s’engage à fournir une partie de la demande de soins en échange du financement.
L’introduction d’un superviseur est la nouveauté des ordonnances hospitalières de 1996. Mais sur quelles bases et avec quels outils s’opère ce contrôle ?
1.2.2.3. – Les contrats d’objectifs et de moyens
Les contrats d’objectifs et de moyens signés entre l’A.R.H. et les établissements de santé, qu’ils soient publics, P.S.P.H. ou privés à but lucratif, résultent d’un compromis entre l’intérêt de santé publique exprimé par le Schéma Régional d’Organisation Sanitaire et Sociale (S.R.O.S.) et la carte sanitaire d’une part, et les intérêts de l’hôpital exprimés dans son projet d’établissement, d’autre part.
Le S.R.O.S. définit la répartition régionale des installations et des activités de soins. Ce schéma fixe pour cinq ans les priorités et les objectifs pour l’organisation sanitaire de la région selon la carte sanitaire qui découpe la région en secteurs sanitaires de 200 000 habitants qui s’imposent aux établissements de santé publics et privés. Le S.R.O.S. et la carte sanitaire étaient signés par le Préfet de région mais relèvent, depuis les ordonnances de 1996, de la compétence du directeur de l’A.R.H.
Le Projet d’établissement définit les objectifs généraux de l’établissement dans le domaine médical, les soins infirmiers, la recherche bio-médicale… L’A.R.H. approuve ou rejette les projets en fonction des orientations régionales exprimées par le S.R.O.S.. Si le projet est approuvé, alors des négociations sont ouvertes pour définir les moyens qui seront alloués à l’établissement pour réaliser ce projet. Dans le cas contraire, le projet devra être révisé et présenté une seconde fois.
Les négociations ont six mois pour aboutir à la signature d’un contrat d’objectifs et de moyens qui n’était que facultatif avant les ordonnances de 1996. Ces contrats sont signés pour une durée de trois à cinq ans et constituent un instrument de pilotage pour l’hôpital et un outil de contrôle pour l’A.R.H. car ils comportent un mécanisme de suivi. Un rapport annuel d’étape ainsi qu’un rapport d’exécution final sont fournis au directeur de l’A.R.H. et des indicateurs ont été créés pour évaluer la mise en œuvre du contrat en mesurant l’écart entre la situation initiale et celle constatée à la fin du contrat. En cas d’inexécution du contrat, le directeur de l’A.R.H. peut prendre des sanctions qui peuvent même aller jusqu’à une résiliation avant terme si l’établissement de santé manque gravement à ses obligations législatives. L’A.R.H. peut également effectuer des contrôles sur place et sur pièces avec des audits complets d’établissements, des enquêtes ponctuelles…
Cependant, des phénomènes de collusion peuvent exister entre certains établissements de santé et une A.R.H. Afin de prévenir ce risque, les A.R.H. sont soumises au contrôle économique et financier de la cour des comptes et au contrôle de l’inspection générale des affaires sociales16.
« Cet outil juridique se veut souple, transparent et responsabilisant » [PERRIER L., 2001] et va devenir un élément central de la vie des établissements de santé. Cette contractualisation couplée au P.M.S.I. va permettre de développer la relation d’agence existant entre le ministre de la santé et l’hôpital représenté par son directeur de manière intéressante. Cependant, ce système présente certaines limites que nous allons détailler ci- après.
16 Article L.6115-2 du Code de la Santé Publique.
Lire le mémoire complet ==> (Un nouveau mode de financement du service public hospitalier en France :
le passage à la tarification à l’activité dans le cadre du plan « hôpital 2007 »)
Mémoire Présenté et soutenu par Fabien LAFFITTE – Institut d’Etudes Politiques de LYON
Université LUMIERE LYON II
