Le mode de financement du service public hospitalier en France
Université LUMIERE LYON II
Institut d’Etudes Politiques de LYON
Séminaire : Services publics et sphère privée : les nouveaux partenariats
Mémoire Présenté et soutenu par Fabien LAFFITTE

Un nouveau mode de financement du service public hospitalier en France :
le passage à la tarification à l’activité dans le cadre du plan « hôpital 2007 »
Dirigé par M. Alain BONNAFOUS
Septembre 2005
Centre Léon BÉRARD, LYON (69)
Introduction
On décrit souvent l’hôpital comme une institution « en crise » ou « malade ». Cette pathologie présente des symptômes divers et variés, à commencer par un coût trop important pour la société ou une offre de soins manquant d’efficience et de qualité.
Cependant, l’hôpital doit faire face à de nouveaux défis.
En effet, avec l’arrivée de la génération du « baby-boom » dans la tranche d’âge des plus de cinquante ans d’une part, l’apparition de nouvelles maladies, de nouvelles pauvretés d’autre part et enfin une offre de soins plus efficace mais néanmoins plus coûteuse, la nouvelle démographie hospitalière n’a de cesse d’inquiéter les observateurs quant à l’avenir du système de soin français.
Cette situation n’est pas nouvelle et on peut dire que la réforme de l’hôpital est un thème récurrent des politiques sociales françaises depuis la fin du XIXème siècle. Notre but ne sera pas de dresser ici un historique complet de ces réformes successives mais de présenter les évolutions récentes les plus marquantes.
Durant l’Ancien-Régime et plus particulièrement au XVIIIème siècle, les hôpitaux étaient majoritairement financés par les municipalités et la charité publique. L’Hôtel-Dieu et l’Hôpital de la Charité à Lyon en sont de très bons exemples.
Cependant, cette charité publique a vite montré ses limites et l’hôpital à l’époque se contentait d’être un mouroir et un lieu d’enfermement.
Il a fallu attendre le XIXème siècle pour que l’hôpital ne devienne un véritable lieu de soin par l’introduction du prix de journée correspondant au départ au coût d’hébergement et de nourriture du patient. Ce n’est que progressivement que ce prix de journée sera complété par le coût du facteur travail, des médicaments et autres investissements.
Cependant, dans le dernier quart du XXème siècle, ce prix de journée sera très vite critiqué du fait d’un contexte de ralentissement de la croissance économique et en 1983, il est remplacé par la Dotation Globale de Fonctionnement (D.G.F.) accompagnée d’une réforme du mode de gestion.
Mais cette réforme destinée à mieux maîtriser les dépenses à l’hôpital suscite aussitôt de vives critiques, dont la principale réside en la possibilité de création de rentes de situations pour les hôpitaux à faible productivité, mais nous y reviendrons ultérieurement.
L’idée consiste alors à appliquer une pondération de la D.G.F. en fonction de l’activité des hôpitaux. C’est la mise en place du Programme de Médicalisation du Système d’Information (P.M.S.I.).
Ces différentes réformes ne parviendront cependant pas à une meilleure maîtrise des dépenses, mais marquent le début d’une modification des relations entre les différents acteurs du système de santé français.
Avec l’introduction du P.M.S.I. en 1995, complétée par les ordonnances JUPPÉ de 1996 qui créent notamment les Agences Régionales de l’Hospitalisation (A.R.H.), on assiste même à une certaine contractualisation de ces relations 1.
En effet, ce nouveau système crée une relation d’agence entre une autorité de tutelle, le Ministère de la Santé et un agent, le directeur d’hôpital placé sous le contrôle d’un superviseur, le directeur de l’A.R.H. de laquelle il dépend.
Cependant, ce système, mis en place entre 1995 et les ordonnances JUPPÉ de 1996, ne parvient pas, comme nous le verrons ultérieurement, à fournir les incitations nécessaires pour obtenir un système de soins de qualité, efficace et surtout rentable. En effet, la D.G.F. ne parvient ni à instaurer une culture de la performance ni à créer une situation de concurrence saine et loyale entre les hôpitaux.
Cet état de fait conduit à une situation paradoxale pour le pays européen qui consacre les sommes les plus importantes aux dépenses de santé, après l’Allemagne. La France est dotée d’un parc radiologique d’une étonnante pauvreté.
On manque, en France, de scanners et d’appareils d’imagerie à résonance magnétique (IRM).
Manque qui a des conséquences sur la santé des malades et sur les dépenses de santé. Une enquête réalisée sur l’initiative d’Imagerie Santé Avenir (association qui regroupe les principaux constructeurs d’imagerie médicale) montre que le niveau d’équipement français en appareils IRM est largement insuffisant pour pouvoir répondre à la demande.
Le retard français est particulièrement marquant en matière d’IRM et de Tomographie à émission de positons (PET) notamment. En France, en 2002 on ne compte que 235 appareils contre 369 en Espagne et 1 300 en Allemagne.
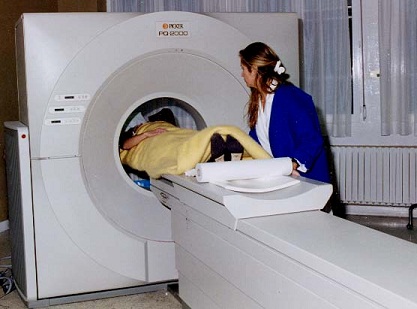
Figure 1 : Appareil d’imagerie à résonance magnétique (IRM), Centre Léon BÉRARD, LYON (69).
1 PERRIER L., 2001, p 9
C’est dans cette optique que Jean-François MATTEÏ, alors ministre de la Santé, propose en 2002 une refonte complète du secteur public hospitalier dans le cadre du plan « Hôpital 2007 » qui vise à injecter dans le secteur public hospitalier une culture d’efficacité et de rentabilité propre au secteur privé.
Ce plan se décompose en trois piliers :
- La Mission Nationale d’Appui à l’Investissement Hospitalier (M.A.I.N.H) chargée de trouver les solutions propres à remédier au problème crucial du déficit de l’investissement hospitalier et notamment un parc immobilier vieillissant et inadapté.
- La mission Tarification à l’Activité (T2A) chargée de la réforme du mode financement du secteur public hospitalier en adaptant le modèle de tarification à la pathologie au système de santé français.
- La Mission d’Expertise et d’Audit Hospitaliers (M.E.A.H) destinée à modifier les modes d’organisation de l’hôpital grâce à une activité de conseil, d’appui en favorisant le partage de connaissances et de savoir-faire et ainsi proposer « une nouvelle gouvernance à l’hôpital »
Au cours de ce travail, nous ne nous intéresserons qu’au second volet du plan « Hôpital 2007 ». Cependant, du fait d’une certaine complémentarité entre les 3 volets de cette réforme, il sera parfois nécessaire de faire référence à des éléments de la M.A.I.N.H. ainsi que de la M.E.A.H.
Ce mode de financement n’est pas une invention française. En effet, il peut trouver ses racines dans ce que l’on appelle communément la « tarification à la pathologie », initiée aux Etats-Unis dans le cadre du programme « MEDICARE » puis reprise notamment dans plusieurs pays européens dont le Royaume-Uni ou encore l’Allemagne 2.
L’objectif de ce travail sera d’étudier le système mis en place pour voir s’il peut permettre de créer les incitations propices à une réelle culture de la performance capable d’accroître la rentabilité du secteur public hospitalier et de permettre un financement adéquat de l’innovation médicale dans les hôpitaux français.
2 Colloque «T2A : Expériences européennes», Direction de l’Hospitalisation et de l’Organisation des Soins (DHOS) et la Mission Tarification à l’activité, Ministère des Solidarités, de la Santé et de la Famille, 10 et 11 février 2005.
Le Programme de médicalisation du système d’information et les ordonnances JUPPÉ de 1996 ont permis de contractualiser les relations existant entre les différents acteurs du système de santé français.
Cependant, même si ce nouveau système permet de réduire l’asymétrie d’informations entre le principal (Etat) et l’agent (Directeur d’hôpital), aléa moral et sélection adverse demeurent toujours possibles. C’est pour remédier à ces problèmes que la Tarification à l’Activité sera mise en place (I).
Mode de financement du service public hospitalier
Ce nouveau mode de financement du service public hospitalier, qui a déjà connu de multiples déclinaisons à l’étranger, doit permettre de créer les incitations nécessaires au financement de l’innovation médicale et ainsi de remédier à un certain retard français dans ce domaine.
Mais cette modalité de financement, dont nous allons présenter le fonctionnement, ne serait rien si son objectif n’était pas une convergence tarifaire mais aussi méthodologique avec le secteur privé jugé plus performant que le secteur public hospitalier (II).
Cependant, même si ce nouveau mode de financement semble créer un consensus au sein du milieu hospitalier, il n’est pas évident que tous les aspects médicaux et économiques du problème aient été pris en compte.
Il est certes trop tôt pour pouvoir dresser un bilan de la mise en place de la tarification à l’activité mais il semble possible de pouvoir déceler certaines lacunes comme le choix de l’unité de financement (le séjour), il serait alors judicieux de changer de cadre et de s’intéresser à la prise en charge globale du patient ou encore prendre en compte une autre relation d’agence qui existe entre le directeur d’hôpital (principal) et le médecin (agent), et ainsi définir le contrat optimal pouvant régir la relation gouvernement- gestionnaire-médecin (III).
Première Partie :
Du programme de médicalisation du système d’information (P.M.S.I.) à la tarification à l’activité (t2a)
En 2004, l’agrégat le plus large des Comptes de la santé, la dépense courante de santé, évaluée pour la première fois selon les concepts et la méthodologie de la « base 2000 » des Comptes nationaux, atteint 183,5 milliards d’euros, soit 11,1 % du produit intérieur brut (PIB).
Ce ratio est en très légère augmentation par rapport à 2003 (exactement 11,13 % en 2004, contre 11,08 % l’année précédente) dans la mesure où le passage en base 2000 a conduit à revaloriser l’estimation de la part de la dépense courante de santé dans le PIB de 0,3 point.
La consommation de soins et de biens médicaux, autre agrégat significatif représentatif des seules dépenses afférentes aux soins reçus par les malades, s’élève à 144,8 milliards d’euros, soit 8,8 % du PIB.
En termes de dépense nationale de santé, qui représente en 2004 10,5 % du PIB, contre 10,4 % en 2003, la France se situerait ainsi au cinquième rang des pays membres de l’OCDE, après les États-Unis, la Suisse, l’Allemagne et l’Islande, pour le poids des dépenses de santé dans la richesse nationale 3.
Cependant, cette augmentation du poids relatif des dépenses de santé dans le budget national est une constante qui ne cesse d’inquiéter. Premier secteur souvent visé par les réformes successives du système de santé français, le médicament. En effet, la consommation médicamenteuse est souvent présentée comme la source de tous les maux frappant les comptes nationaux de la santé.
Cependant, les soins hospitaliers publics et privés représentent tout de même 44,5 % en 2003 et 44,4 % en 2004 de la consommation de soins et de biens médicaux en France.
Depuis le début du XXème siècle, les pouvoirs publics se sont ainsi évertués à parvenir à une meilleure maîtrise des dépenses au moyen d’un mode de financement adapté.
Ces différentes tentatives n’ayant pas connu le succès escompté, des modifications dans les relations entre les différents acteurs du système de santé ont été mises en place à partir de 1995 avec le P.M.S.I. et les ordonnances hospitalières de 1996 (2).
Malheureusement, si ces réformes apportent des améliorations significatives et nécessaires, elles ne permettent pas de répondre aux nouveaux défis auxquels les établissements de santé doivent faire face. Ainsi, en 2002, le ministère de la Santé décide une réforme de l’hôpital et notamment de son mode de financement du service public hospitalier (3).
Auparavant, il convient de rappeler certaines généralités concernant le système de santé français (1).
3 Annie FENINA, Yves GEFFROY, Comptes nationaux de la santé 2004, Document de travail n° 84, Série Statistiques, D.R.E.E.S., juillet 2005.
Sommaire :
Introduction
Première partie : Du programme de médicalisation du système d’information (P.M.S.I.) à la tarification à l’activité (t2a)
1.1– Généralités concernant le système de santé français
1.2– Le Programme de Médicalisation du Système d’Information (P.M.S.I.) et les ordonnances hospitalières de 1996
1.3– Le P.M.S.I. : « Petit Machin Sans Importance »?
Deuxième partie : Le passage à la tarification à l’activité (t2a) et ses implications
2.1– Les fondements de la tarification à l’activité : la tarification à la pathologie
2.3– Concurrence et convergence entre secteurs public et privé
Troisième partie : Trajectoires patients, réseaux et filières de soins, et approche de type contrat optimal
3.1– Risque moral et sélection adverse ne disparaissent pas
3.2.– Trajectoires des patients, réseaux et filières de soins
3.3– Financement des hôpitaux et contrat optimal
Conclusion générale
